L'arthrite juvénile idiopathique (AJI) est une maladie inflammatoire chronique qui affecte les articulations des enfants de moins de 16 ans. Contrairement à ce que son nom pourrait suggérer, cette pathologie n'est pas une simple inflammation passagère : elle persiste ou revient régulièrement, pouvant impacter la mobilité, la croissance et le bien-être quotidien de l'enfant. Pour les parents, comprendre cette maladie, reconnaître ses signes et connaître les options thérapeutiques disponibles devient une priorité absolue.
Qu'est-ce que l'arthrite juvénile idiopathique ?
L'AJI est une affection chronique des articulations chez l'enfant. Le terme « idiopathique » signifie que l'origine exacte reste inconnue. Cette maladie ne s'attrape pas : elle résulte d'une dysfonction du système immunitaire qui s'attaque aux tissus des articulations, provoquant douleur, gonflement, raideur et parfois une limitation progressive des mouvements.
Plusieurs formes d'AJI existent, chacune avec ses caractéristiques particulières. Certaines affectent une seule articulation (forme mono-articulaire), d'autres plusieurs (polyarticulaire). Certaines enfants présentent également des symptômes oculaires ou cutanés associés. Cette diversité explique pourquoi chaque enfant atteint peut avoir une expérience très différente de la maladie.
La prévalence de l'AJI varie selon les régions, mais on estime qu'elle touche environ 1 à 2 enfants pour 1 000. Elle représente la maladie rhumatismale la plus fréquente chez l'enfant.
Origines et facteurs de risque de l'AJI
Les causes exactes de l'arthrite juvénile idiopathique restent énigmatiques malgré des décennies de recherche. Cependant, plusieurs facteurs semblent converger pour déclencher la maladie.
Facteurs génétiques
Certaines variations génétiques augmentent la susceptibilité à l'AJI. Des études ont identifié que certains allèles du système HLA (Human Leukocyte Antigen) sont plus fréquemment présents chez les enfants atteints. Cela ne signifie pas qu'un enfant porteur de ces gènes développera forcément la maladie, mais le risque est augmenté. Si un parent a une maladie auto-immune, le risque pour l'enfant est légèrement supérieur, bien que la transmission ne soit pas directe.
Facteurs environnementaux et immunologiques
Un événement déclencheur, souvent inconnu, pourrait activer le système immunitaire chez un enfant génétiquement prédisposé. Certaines infections virales ou bactériennes ont été suspectées, mais aucune n'a été formellement prouvée. Le rôle du microbiote intestinal est actuellement exploré par les chercheurs.
Une dysrégulation immunitaire caractérise l'AJI : les lymphocytes T et les cellules présentatrices d'antigènes s'attaquent à la membrane synoviale de l'articulation, entraînant une inflammation chronique. Cette réaction auto-immune s'auto-entretient, d'où la nécessité d'un traitement anti-inflammatoire continu.
Reconnaître les symptômes de l'AJI
Les manifestations de l'arthrite juvénile idiopathique peuvent être trompeuses. Au début, les parents confondent souvent les signes avec une simple douleur de croissance ou une fatigue passagère.
Signes articulaires
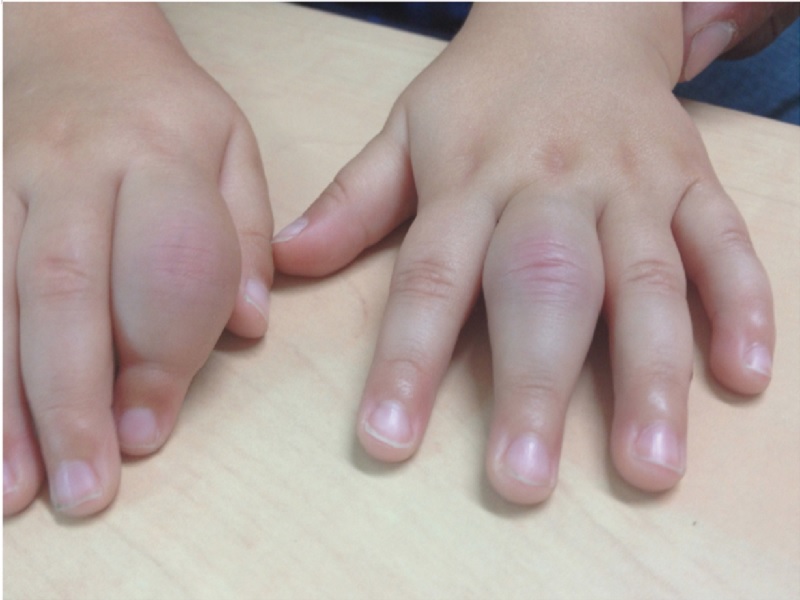
Le gonflement (tuméfaction) des articulations est souvent le premier signe remarquable. Les genoux, les chevilles, les poignets et les mains sont les plus touchés, bien que n'importe quelle articulation puisse être atteinte. Le gonflement peut être subtil au début, visible surtout le matin ou après une période d'inactivité.
La raideur matinale est caractéristique. L'enfant peut se plaindre de difficulté à se lever, à enfiler ses vêtements ou à tenir ses couverts lors du petit-déjeuner. Contrairement à ce que pensent souvent les parents, cette raideur ne s'améliore pas avec le repos : elle tend à s'aggraver après une nuit ou une période d'immobilité prolongée, puis s'améliore progressivement avec le mouvement.
La douleur articulaire peut être variable. Certains enfants se plaignent vivement, d'autres gardent une attitude stoïque et la douleur n'est identifiée que par l'observation (difficulté à monter les escaliers, à courir, à jouer). La limitation fonctionnelle progressive est parfois plus visible que la plainte elle-même.
Symptômes généraux
Une fatigue persistante, disproportionnée par rapport aux efforts fournis, accompagne souvent l'inflammation articulaire. L'enfant peut sembler moins actif, refuser les jeux ou le sport qu'il aimait. Une légère fièvre peut être présente, généralement le soir.
Certaines formes d'AJI s'accompagnent d'une éruption cutanée d'allure rhumatoïde (petits points roses sur le tronc et les membres, souvent fugaces), d'une adénopathie (ganglions gonflés) ou d'une splénomégalie (foie et rate hypertrophiés).
Atteinte oculaire
Une complication redoutée est l'iridocyclite (inflammation intra-oculaire), particulièrement fréquente dans la forme oligo-articulaire. L'enfant ne ressent souvent rien, d'où l'importance du dépistage régulier par un ophtalmologue. Une douleur oculaire, une vision floue ou un halo coloré autour des lumières peuvent signaler une uvéite active et nécessitent une consultation urgente.
Diagnostic : démarche et examens
Le diagnostic de l'AJI repose sur l'observation clinique prolongée et des investigations biologiques.
Critères diagnostiques
Les critères de l'ILAR (International League of Associations for Rheumatology) définissent officiellement l'AJI. En résumé, il faut une arthrite (gonflement articulaire ou deux des trois signes suivants : douleur, raideur matinale supérieure à 15 minutes, limitation fonctionnelle) dans une ou plusieurs articulations, persistant plus de 6 semaines, chez un enfant de moins de 16 ans, après exclusion d'autres causes.
Examens biologiques
La vitesse de sédimentation (VS) et la protéine C réactive (CRP) reflètent l'activité inflammatoire. Elles peuvent être normales dans certaines formes peu actives d'AJI. Les facteurs rhumatoïdes (FR) et les anticorps anti-CCP sont généralement négatifs (d'où le qualificatif « idiopathique »), mais peuvent exceptionnellement être positifs dans les formes polyarticulaires.
Les anticorps antinucléaires (ANA) sont positifs dans environ 40 % des cas, surtout dans la forme oligo-articulaire. Leur présence ne change rien au traitement mais augmente le risque d'atteinte oculaire.
Imagerie
Les radiographies simples peuvent être normales au début. L'échographie articulaire est plus sensible pour détecter le gonflement synovial précoce. Une IRM peut être réalisée en cas de diagnostic douteux ou d'atteinte importante pour évaluer les dégâts articulaires et guider le suivi.
Formes cliniques de l'AJI
L'AJI n'est pas une maladie unique : plusieurs formes existent, avec évolutions et pronostics différents.
Forme oligo-articulaire (30-40 % des cas) : moins de 5 articulations atteintes, habituellement les grandes articulations (genoux, chevilles). Le pronostic fonctionnel est généralement bon, mais le risque d'atteinte oculaire est plus élevé.
Forme polyarticulaire négative (30-35 %) : plus de 4 articulations touchées, facteur rhumatoïde négatif. Évolution souvent plus favorable que la forme positive.
Forme polyarticulaire positive (5-10 %) : plus de 4 articulations, avec facteur rhumatoïde positif. Pronostic plus sévère, avec risque accru de déformations permanentes si le traitement est insuffisant.
Arthrite enthésitique (10-15 %) : atteinte des insertions tendineuses, surtout chez l'enfant plus grand et l'adolescent. Peut évoluer vers une spondylarthrite ankylosante.
Arthrite liée à une uvéite : association spécifique d'arthrite et d'inflammation oculaire, nécessitant un suivi ophtalmologique étroit.
Arthrite psoriasique juvénile : arthrite avec psoriasis (ou antécédent familial de psoriasis). Évolution souvent plus agressive.
Traitements et prise en charge
La stratégie thérapeutique moderne vise une rémission ou une très faible activité inflammatoire pour préserver la qualité de vie et la fonction articulaire.
Mesures non médicamenteuses
La kinésithérapie régulière est essentielle. Elle maintient l'amplitude articulaire, renforce les muscles stabilisateurs et améliore la mobilité fonctionnelle. Une activité physique adaptée (natation, vélo) est fortement recommandée. Le repos articulaire strict est contre-productif : le mouvement, progressif et régulier, est bénéfique.
L'application de chaud (bain chaud le matin pour réduire la raideur) ou de froid (après l'activité) apaise les articulations. Des attelles nocturnes peuvent prévenir les déformations, notamment au poignet. L'ergothérapie aide l'enfant à adapter ses gestes du quotidien.
Un soutien psychologique est important : l'AJI peut impacter l'estime de soi, l'intégration scolaire et sociale. Des groupes de parents et d'enfants atteints facilitent le partage d'expériences.
Traitements pharmacologiques
Les anti-inflammatoires non stéroïdiens (AINS) comme l'ibuprofène ou le naproxène réduisent la douleur et l'inflammation. Ils soulagent rapidement les symptômes mais ne modifient pas l'évolution de la maladie. Ils sont souvent prescrits en première intention mais doivent être associés à un DMARD (traitement de fond).
Les corticoïdes systémiques (methylprednisolone ou prednisone) contrôlent rapidement l'inflammation mais exposent à des effets secondaires (retard de croissance, ostéoporose, infections) s'ils sont utilisés au long cours. Ils sont généralement réservés aux formes sévères ou à courtes durées en cas de poussée.
Les méthotrexates (MTX) constituent le traitement de fond initial. C'est un immunosuppresseur qui agit en réduisant la prolifération des cellules immunitaires. L'efficacité apparaît après 6-8 semaines. Les parents doivent accepter une prise hebdomadaire (comprimés ou injection intramusculaire) et des bilans biologiques réguliers. Les effets secondaires (nausées, chute des cheveux, cytopenies) sont généralement bien tolérés chez l'enfant à dose pédiatrique.
Les biothérapies (inhibiteurs du TNF-alpha comme l'étanercept, l'adalimumab, ou l'infliximab, ou inhibiteurs de l'IL-6 comme le tocilizumab) ont révolutionné le traitement de l'AJI. Leur efficacité est rapide (4-8 semaines) et supérieure aux traitements conventionnels. Elles sont désormais souvent proposées en association avec le méthotrexate ou en première intention dans les formes actives. Le suivi infectieux est crucial (dépistage de la tuberculose, vaccinations appropriées avant l'initiation).
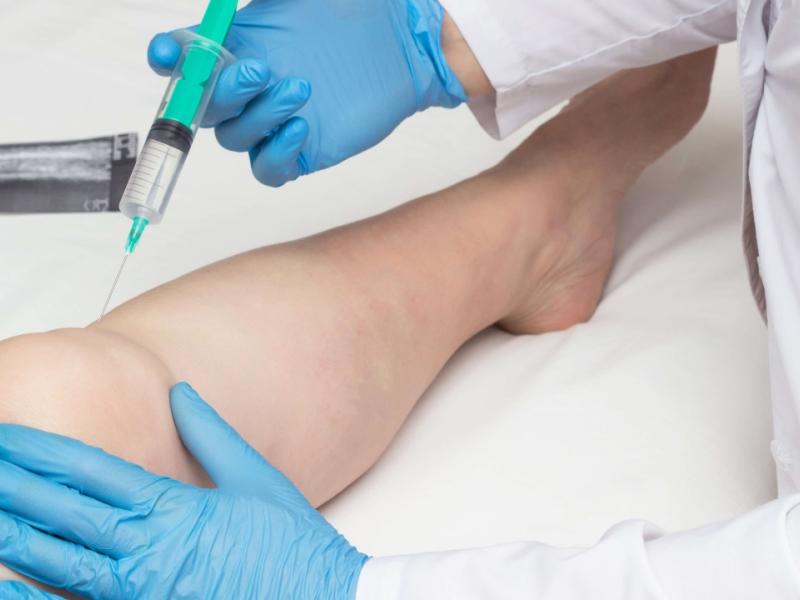
Les injections intra-articulaires de corticoïdes (généralement triamcinolone) peuvent être réalisées pour une articulation très inflammatoire. L'effet est local et rapide, sans immunosuppression systémique, ce qui en fait un excellent outil pour les formes peu nombreuses.
Stratégie thérapeutique moderne : « Treat-to-target »
La tendance actuelle est d'ajuster les traitements pour atteindre une rémission clinique ou une très faible activité. Si l'enfant n'est pas en rémission après 3 mois d'un traitement, celui-ci est intensifié. Cela signifie potentiellement l'ajout ou le changement de molécule, plutôt que d'attendre l'apparition de dégâts irréversibles.
Suivi et dépistage des complications
Un suivi régulier par un rhumatologue pédiatre est indispensable. Les visites se font généralement tous les 1 à 3 mois initialement, puis espacées selon la stabilité de la maladie.
Suivi ophtalmologique : dépistage de l'uvéite par slit-lamp régulier (tous les 3 mois pour les formes à haut risque, semestriel ou annuel pour les autres). L'uvéite peut être asymptomatique et entraîner une cécité si non traitée.
Bilans biologiques : VS, CRP, numération-formule sanguine, transaminases hépatiques et créatininémie sont contrôlées régulièrement pour dépister les effets secondaires des traitements.
Prévention des déformations : radiographies périodiques des articulations les plus atteintes pour surveiller l'érosion osseuse et adapter la thérapie si nécessaire.
Dépistage de l'ostéoporose : l'inflammation chronique et les corticoïdes exposent à une décalcification osseuse. Une absorption minérale osseuse peut être mesurée par DXA en cas de risque élevé.
Conseils pratiques pour les parents
Documenter les symptômes avant chaque consultation (jours de raideur, articulations douloureuses, limitations fonctionnelles) aide le médecin à évaluer précisément l'activité. Tenir un carnet est utile.
Encourager l'enfant à maintenir ses activités scolaires et sociales normales, malgré la maladie, prévient les complications psychologiques et maintient sa confiance. Les vacances scolaires regorgent d'opportunités d'activité physique adaptée.
Poser des questions directes au rhumatologue : Quel est le type exact d'AJI ? Quel est le risque d'atteinte oculaire ? Quels sont les signes d'alerte qui exigent une consultation rapide ? Les biothérapies sont-elles nécessaires ? Peut-on envisager une rémission ?
Se méfier des thérapies non éprouvées ou alternatives qui pourraient retarder le traitement approprié. Les cliniques partenaires de Turquie Santé proposent des consultations avec des rhumatologues pédiatriques expérimentés si une seconde opinion est souhaitée.
L'AJI est une maladie chronique, mais avec un traitement adapté et suivi approprié, beaucoup d'enfants atteints peuvent atteindre une rémission prolongée ou complète, surtout s'ils sont traités précocement et agressivement. Le pronostic global s'est considérablement amélioré au cours des 20 dernières années grâce aux biothérapies et à la stratégie de treat-to-target.