Quelle chirurgie bariatrique correspond à votre situation ?
Le choix d'une intervention de l'obésité ne se fait jamais au hasard. Tout dépend du degré d'obésité, de votre historique médical, de vos attentes réalistes en termes de perte de poids et de votre capacité à modifier vos habitudes alimentaires de façon durable. Les cliniques partenaires de Turquie Santé évaluent chaque dossier individuellement pour proposer la solution la plus adaptée.
L'obésité légère à modérée répond souvent bien au ballon gastrique, une technique non chirurgicale temporaire. Pour les cas plus sévères, la sleeve gastrectomie (réduction de l'estomac) offre de très bons résultats sans intervention sur l'intestin. Quant au bypass gastrique, il combine réduction et malabsorption, et s'adresse généralement aux patients présentant une obésité massive ou des comorbidités importantes (diabète, hypertension).
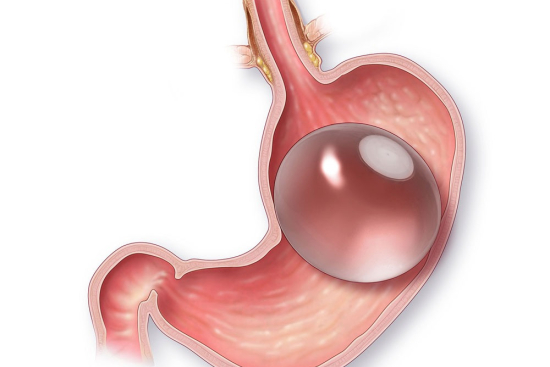
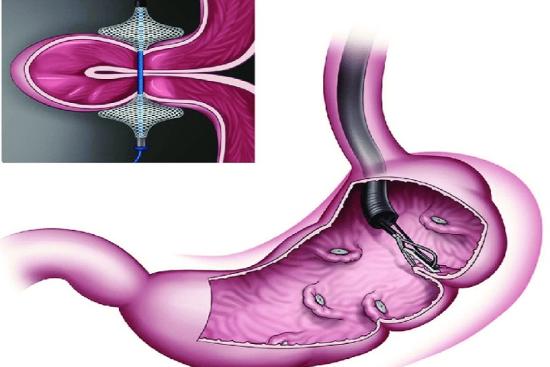
Ballon gastrique : la solution réversible
Le ballon gastrique, ce n'est pas vraiment une chirurgie puisqu'aucune incision n'est pratiquée. Le dispositif est placé par endoscopie sous sédation et occupe environ 50 % du volume de l'estomac. Résultat : vous mangez moins, vous vous sentez rassasié plus vite. La sensation de satiété survient généralement après quelques jours seulement.
Cette solution convient particulièrement aux personnes ayant un IMC (indice de masse corporelle) entre 27 et 35, ou celles qui refusent une intervention chirurgicale définitive. Le ballon reste en place 6 à 12 mois selon le type. Au-delà, il faut le retirer pour éviter l'usure et les complications rares mais possibles (perforation, migration). Les patients perdent généralement 10 à 15 kg durant cette période, à condition de respecter un régime hypocalorique.
Après le retrait du ballon, la tendance à reprendre du poids existe si les habitudes ne changent pas. C'est pourquoi le suivi nutritionnel et le travail sur le comportement alimentaire sont essentiels. Certains patients bénéficient d'un second ballon ou envisagent une chirurgie plus définitive.
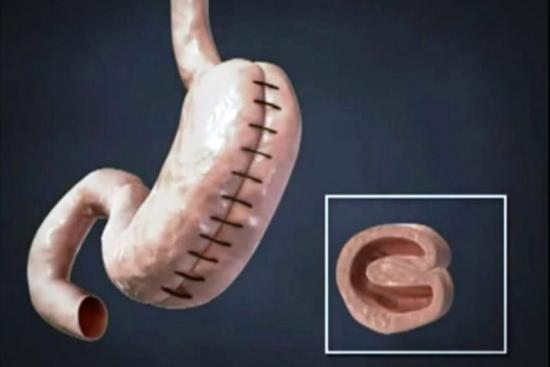
Sleeve gastrectomie : la réduction de l'estomac
La sleeve gastrectomie transforme l'estomac en un long tube fin, réduisant sa capacité de 85 à 90 %. L'intervention chirurgicale se pratique par laparoscopie, ce qui limite les douleurs postopératoires et raccourcit la convalescence. Les complications graves sont rares : infection, fuite de suture (moins de 1 %), saignement.
Les résultats sont durables et importants. Les patients perdent généralement 50 à 70 % de leur excédent de poids dans l'année suivant l'intervention. Cette technique fonctionne principalement par restriction (impossible de manger de gros volumes), sans malabsorption. Les nutriments restent absorbés normalement, ce qui réduit les carences nutritionnelles comparé au bypass.
La sleeve convient aux obésités modérées à sévères (IMC de 30 à 50). Elle est aussi choisie chez les patients atteints de maladies inflammatoires intestinales ou ceux ayant peur des complications liées à la malabsorption. Après l'intervention, l'alimentation doit être restructurée : petites portions, mastication lente, éviter les aliments trop gras ou sucrés dans les premiers mois.
Un point important : le reflux acide postopératoire survient chez 5 à 10 % des patients. Il s'améliore généralement avec le traitement médical, mais peut justifier un passage au bypass si persistent.
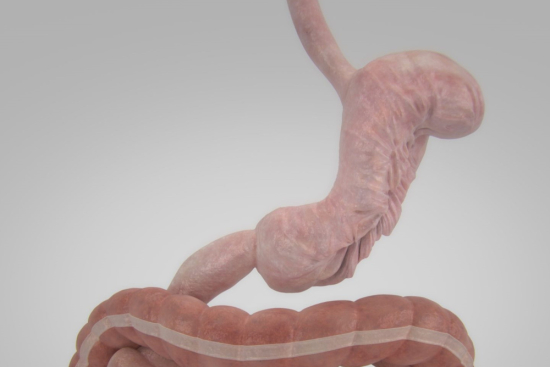
Bypass gastrique : l'option combinée
Le bypass gastrique crée un court-circuit dans le système digestif. L'estomac est réduit à une petite poche, et l'intestin grêle est réorganisé pour que les aliments contournent la majorité de l'estomac et une portion de l'intestin. Cela entraîne à la fois une restriction (moins manger) et une malabsorption (moins absorber).
Cette technique est réservée aux obésités massives (IMC supérieur à 50) ou modérées avec diabète sévère. La perte de poids est plus spectaculaire qu'avec la sleeve : 60 à 80 % de l'excédent de poids en un à deux ans. Le bypass améliore aussi rapidement le diabète de type 2, souvent en quelques jours, indépendamment de la perte de poids elle-même.
En contrepartie, il existe un risque de carences : fer, calcium, vitamine B12, folates. Les patients doivent prendre des suppléments à vie et subir des bilans sanguins réguliers. Certains rapportent aussi un syndrome de dumping (sueurs, tremblements, diarrhée après repas trop sucrés) dans les premières semaines. C'est une adaptation, pas une complication grave.
Le bypass est plus complexe techniquement et entraîne une convalescence un peu plus longue que la sleeve. Le taux de complications graves (fuite, infection, thrombose) est autour de 2 à 3 %, reste acceptable compte tenu des bénéfices chez les patients sévèrement obèses.
Anneau gastrique : une option ancienne mais persistante
L'anneau gastrique a été l'une des premières techniques bariatriques. Un anneau ajustable encercle la partie supérieure de l'estomac, créant une petite poche et un passage étroit. On peut serrer ou desserrer l'anneau par injection de sérum dans le boîtier implanté sous la peau.
Avantage : c'est réversible et ajustable. Inconvénient : les résultats sont plus modestes (40 à 50 % d'excédent perdu), et les complications mécaniques (migration, glissement, erosion) surviennent chez 10 à 15 % des patients à long terme. Pour cette raison, la popularité de l'anneau a beaucoup décliné depuis 10 ans. Elle reste proposée chez quelques patients très motivés cherchant une option moins invasive.
Préparation : l'étape clé du succès
Avant toute chirurgie bariatrique, une préparation sérieuse est incontournable. Elle commence par une évaluation médicale complète : bilan sanguin, imagerie (parfois échographie hépato-biliaire pour vérifier l'absence de calculs), évaluation cardiaque si les facteurs de risque l'exigent.
Une consultation avec un nutritionniste est obligatoire. Cette consultation ne sert pas à faire maigrir avant l'opération (sauf si demandé spécifiquement), mais à évaluer les habitudes alimentaires, à identifier les comportements à risque (grignotage, alimentation émotionnelle) et à préparer le patient à la transition alimentaire post-intervention.
L'évaluation psychologique est aussi nécessaire. La chirurgie change rapidement le rapport à l'alimentation, et certains patients ont des difficultés à intégrer cette nouvelle réalité. Détecter les troubles du comportement alimentaire, les dépressions ou les troubles impulsifs avant l'intervention permet d'adapter le suivi.
Enfin, il faut arrêter le tabac au minimum 4 semaines avant (idéalement 8 semaines pour optimiser la cicatrisation), et souvent modifier ou ajuster certains traitements (anticoagulants, anti-inflammatoires).
Critères d'éligibilité : qui peut se faire opérer ?
La chirurgie bariatrique ne s'adresse pas à tous. Les critères principaux sont l'IMC (généralement supérieur à 30 avec comorbidité, ou supérieur à 35), l'absence de contre-indications chirurgicales majeures et surtout l'engagement du patient.
L'âge ne contre-indique pas la chirurgie, même après 60 ou 65 ans. La tolérance dépend surtout de l'état général. Les patients très âgés ou fragiles peuvent bénéficier d'un ballon gastrique temporaire plutôt qu'une chirurgie définitive.
Les femmes enceintes ou souhaitant concevoir doivent attendre après la stabilisation du poids (généralement 18 à 24 mois après l'intervention). Les cicatrices abdominales antérieures ne contre-indiquent pas l'intervention, mais nécessitent une dissection plus prudente.
Récupération et suivi post-opératoire
Après une sleeve ou un bypass, l'hospitalisation dure généralement 1 à 2 nuits. Les patients repartent avec des antalgiques, des anticoagulants préventifs (un à trois semaines selon le risque thromboembolique) et des anti-nausées si besoin.
L'alimentation reprend progressivement : liquides clairs le jour même ou J1, puis semi-solides 3 à 5 jours après, puis solides après 2 à 3 semaines. Les portions restent minuscules les premiers mois (100 à 150 mL par repas), puis augmentent lentement selon la tolérance.
Les douleurs abdominales modérées et la fatigue sont normales la première semaine. La reprise du travail est possible après 2 à 3 semaines pour un travail de bureau, 4 à 6 semaines pour un travail physique. L'activité physique régulière (marche, natation, musculation légère) aide à préserver la masse musculaire et optimise la perte de poids.
Un suivi médical et nutritionnel est indispensable à 1 mois, 3 mois, 6 mois puis annuellement. Les bilan sanguins détectent les carences précocement, notamment pour le bypass.
Alternatives non chirurgicales : où en est-on ?
Depuis quelques années, de nouveaux traitements pharmacologiques (GLP-1 agonistes comme la sémaglutide) montrent des résultats impressionnants : jusqu'à 15 % de perte de poids. Ces injections modifient l'appétit et sont prometteuses, mais coûtent cher, nécessitent une utilisation prolongée et peuvent entraîner des effets secondaires digestifs.
Le régime et l'exercice restent le socle. Mais pour les obésités sévères depuis longtemps, ces seules mesures échouent chez 80 à 90 % des patients à long terme. C'est pourquoi la chirurgie, bien que plus invasive, offre une solution plus durable.
Questions essentielles à poser à votre chirurgien
Avant de décider, demandez clairement : quel est votre taux de complication ? Combien de ces interventions pratiquez-vous par an ? Quel est le poids moyen perdu par mes profils de patients ? Quels sont les suivi postopératoire et support nutritionnel proposés ? Comment gérez-vous les complications si elles surviennent ? Quelle est la politique de révision chirurgicale en cas d'échec ?
Turquie Santé vous oriente vers des cliniques partenaires expérimentées en chirurgie bariatrique. Les équipes turques, notamment à Istanbul et Ankara, disposent d'une grande expérience et pratiquent ces interventions à un coût inférieur à celui de l'Europe occidentale, sans compromis sur la qualité des équipements et de la prise en charge.