Vous avez subi une chirurgie bariatrique (bypass, sleeve ou anneau gastrique) et vous ressentez des troubles digestifs ? C’est une situation fréquente.
Si ces interventions améliorent la santé et la qualité de vie, elles entraînent aussi des changements importants dans le système digestif, pouvant provoquer des symptômes comme des nausées, des inconforts ou des carences nutritionnelles.
Dans cet article, nous vous expliquons simplement les troubles digestifs les plus courants après une chirurgie de l’obésité, ainsi que les solutions pour mieux les prévenir et les gérer.
Bénéfices médicaux reconnus de la chirurgie bariatrique
Avant d'aborder les complications potentielles, il est essentiel de rappeler que la chirurgie bariatrique présente des bénéfices médicaux documentés et significatifs :
- Réduction de la mortalité cardiovasculaire et oncologique : Une méta-analyse publiée dans le New England Journal of Medicine rapporte une réduction de la mortalité toutes causes confondues de l'ordre de 30 à 40 % chez les patients opérés par rapport à des patients obèses non opérés.
- Rémission du diabète de type 2 : Pour le bypass gastrique, des taux de rémission complète du diabète atteignant 60 à 80 % ont été rapportés à court terme, selon les critères de la Diabetes Surgery Summit.
- Amélioration de l'apnée du sommeil, de l'hypertension artérielle et des douleurs articulaires, souvent dès les premiers mois suivant l'intervention.
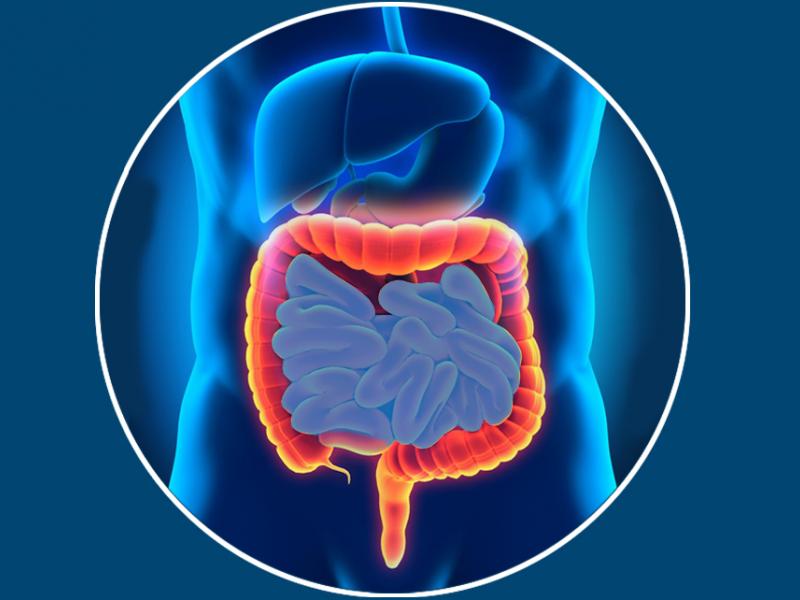
Pourquoi la chirurgie bariatrique modifie-t-elle la digestion ?
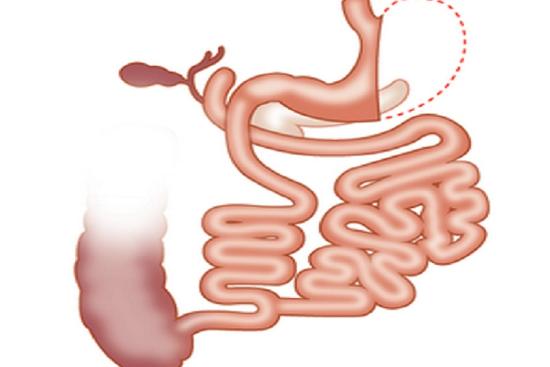
La chirurgie bariatrique agit sur le système digestif selon deux grands mécanismes : la restriction (réduction du volume gastrique) et/ou la malabsorption (modification du circuit alimentaire). Ces deux leviers expliquent à la fois les bénéfices sur la perte de poids et l'apparition potentielle de troubles digestifs post-opératoires.
Les trois principales techniques et leurs effets sur la digestion
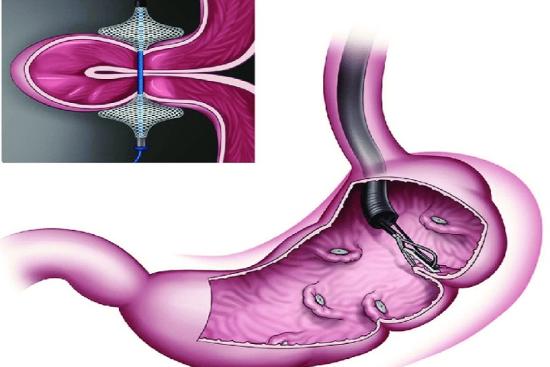
L'anneau gastrique ajustable
Un anneau en silicone est positionné autour de la partie supérieure de l'estomac, créant une poche gastrique de petite capacité. Dès que cette poche est remplie, les mécanorécepteurs gastriques envoient un signal de satiété au cerveau. Cette technique, purement restrictive, ne modifie pas l'absorption intestinale mais peut provoquer des reflux gastro-œsophagiens ou des vomissements en cas de prise alimentaire trop rapide.
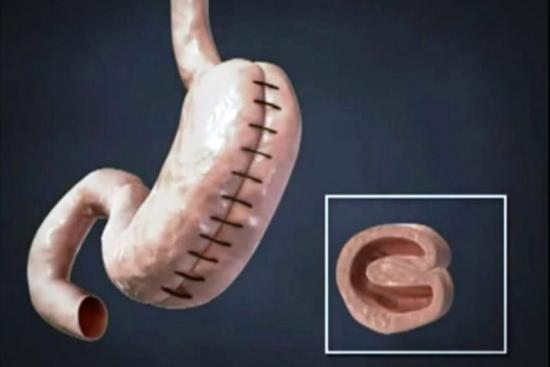
Le bypass gastrique (court-circuit gastrique)
Considéré comme la technique de référence par de nombreuses équipes chirurgicales, le bypass gastrique modifie à la fois le volume de l'estomac et le trajet des aliments. Ceux-ci contournent la partie proximale de l'intestin grêle, ce qui réduit l'absorption des calories, des vitamines et des minéraux. Ce mécanisme explique l'efficacité de la perte de poids mais aussi le risque accru de carences nutritionnelles (fer, vitamine B12, calcium, vitamine D). Un risque d'ulcère anastomotique ou de fistule doit également être surveillé.
La sleeve gastrectomie (gastrectomie en manchon)
Environ 70 à 80 % du volume gastrique est réséqué, transformant l'estomac en un tube étroit. Cette réduction s'accompagne d'une diminution significative de la sécrétion de ghréline, l'hormone de la faim, favorisant une satiété précoce. Les aliments transitent plus rapidement vers l'intestin grêle, ce qui peut générer un syndrome de vidange gastrique accéléré (dumping syndrome).
Quels sont les troubles digestifs les plus fréquents après une chirurgie bariatrique ?
Les nausées et vomissements post-opératoires
Les nausées et vomissements sont parmi les plaintes les plus fréquentes dans les semaines suivant la chirurgie. Ils surviennent généralement lorsque le patient mange trop vite, ne mastique pas suffisamment ou consomme des aliments solides trop tôt après l'opération. Ils peuvent également signaler un glissement ou obstruction de l'anneau gastrique ou une sténose anastomotique après bypass, nécessitant une évaluation endoscopique rapide.
Conseils pratiques :
- Manger lentement, en petites bouchées, en posant les couverts entre chaque bouchée.
- Mastiquer longuement (20 à 30 fois par bouchée).
- Éviter de boire pendant les repas pour ne pas saturer prématurément la poche gastrique.
La diarrhée et le syndrome de dumping
Le dumping syndrome (ou syndrome de chasse) est particulièrement associé au bypass gastrique et à la sleeve gastrectomie. Il se manifeste sous deux formes :
- Dumping précoce (15 à 30 minutes après le repas) : crampes abdominales, diarrhée, flush, palpitations, dus au passage rapide des aliments hyperosmolaires dans l'intestin.
- Dumping tardif (1 à 3 heures après le repas) : hypoglycémie réactionnelle avec sueurs, tremblements et fatigue intense.
Une étude publiée dans Obesity Surgery estime que 10 à 20 % des patients opérés d'un bypass présentent des symptômes de dumping syndrome persistants.
Conseils pratiques :
- Éviter les sucres simples (sodas, confiseries, jus de fruits sucrés).
- Fractionner les repas en 5 à 6 prises quotidiennes de petites quantités.
- Consulter un diététicien spécialisé en nutrition bariatrique.
La constipation
Fréquente en période post-opératoire, la constipation résulte d'une alimentation pauvre en fibres, d'une hydratation insuffisante et d'une réduction de la motricité intestinale. Elle peut être aggravée par certains compléments en fer.
Conseils pratiques :
- Boire au moins 1,5 litre d'eau par jour entre les repas.
- Introduire progressivement des légumes et des féculents complets dès la quatrième semaine.
- En cas de constipation persistante, des laxatifs osmotiques peuvent être prescrits par le médecin.
Les carences nutritionnelles
Les carences nutritionnelles représentent l'une des complications à long terme les plus préoccupantes, en particulier après bypass gastrique. Les carences les plus documentées concernent :
- Le fer : anémie ferriprive, notamment chez les femmes en âge de procréer.
- La vitamine B12 : risque de neuropathies périphériques et d'anémie mégaloblastique.
- Le calcium et la vitamine D : ostéoporose et risque de fractures à long terme.
- Les protéines : fonte musculaire (sarcopénie), particulièrement si l'apport est insuffisant pendant la phase de perte de poids rapide.
Une supplémentation médicamenteuse systématique et une surveillance biologique régulière (bilan annuel minimum) sont indispensables tout au long de la vie.
Les calculs biliaires
La perte de poids rapide consécutive à la chirurgie bariatrique favorise la formation de lithiases biliaires (calculs) par hypersécrétion de cholestérol biliaire. On estime que 30 à 40 % des patients développent des calculs biliaires dans les 6 mois suivant la chirurgie. Dans certains cas, une cholécystectomie (ablation de la vésicule biliaire) s'avère nécessaire. Un traitement préventif par acide ursodésoxycholique (AUDC) est souvent prescrit pendant les 6 premiers mois.
L'occlusion intestinale
Rare mais potentiellement grave, l'occlusion intestinale peut survenir à distance de la chirurgie, notamment en cas de hernie interne après bypass gastrique ou de bride cicatricielle. Elle se manifeste par des douleurs abdominales intenses, des nausées, des vomissements et un arrêt des matières et des gaz. Il s'agit d'une urgence chirurgicale.
La fistule gastrique et la péritonite
Une fistule sur la ligne de suture ou d'agrafage gastrique peut permettre au contenu digestif de se déverser dans la cavité abdominale, provoquant une péritonite, infection grave nécessitant une prise en charge chirurgicale en urgence. Les signes d'alerte sont : fièvre élevée, tachycardie, douleur abdominale diffuse et essoufflement dans les jours suivant l'opération.
Quand consulter en urgence ?
Certains symptômes imposent une consultation ou une hospitalisation sans délai :
- Fièvre supérieure à 38,5 °C dans les 30 premiers jours post-opératoires
- Douleurs abdominales intenses et persistantes
- Tachycardie inexpliquée
- Vomissements incoercibles avec impossibilité de s'alimenter ou de s'hydrater
- Arrêt complet du transit (matières et gaz)
- Essoufflement ou douleur thoracique
Mesures préventives et suivi médical après la chirurgie bariatrique
Un régime alimentaire progressif et structuré
Le protocole nutritionnel standard recommandé après chirurgie bariatrique se déroule en plusieurs phases :
- Semaines 1 à 2 : alimentation liquide exclusivement, riche en protéines (bouillons, shakes protéinés, yaourts liquides).
- Semaines 3 et 4 : alimentation mixée ou moulinée, toujours centrée sur les protéines.
- À partir de la 5e semaine : introduction progressive des aliments solides, en petites quantités, selon la tolérance individuelle.
Cette progression permet de prévenir l'inconfort digestif, de protéger les sutures et d'optimiser la convalescence.
Un suivi pluridisciplinaire à vie
La chirurgie bariatrique n'est pas une solution isolée mais le point de départ d'un accompagnement global. Le suivi comprend idéalement :
- Consultations chirurgicales à 1 mois, 3 mois, 6 mois, puis annuellement.
- Bilan biologique régulier (NFS, fer, ferritine, vitamine B12, vitamine D, calcium, albumine, PTH).
- Suivi diététique avec adaptation progressive du régime alimentaire.
- Soutien psychologique, notamment pour gérer les changements d'image corporelle et de comportement alimentaire.
- Activité physique progressive, recommandée dès 4 à 6 semaines post-opératoires.
En effet, ces mesures contribuent à éviter l’inconfort digestif entraîné par la chirurgie et accélèrent la convalescence et la reprise de la vie quotidienne avec un nouveau souffle.
Cet article est rédigé à titre informatif et ne se substitue pas à l'avis d'un professionnel de santé. En cas de symptômes digestifs après une chirurgie bariatrique, consultez votre chirurgien ou votre médecin traitant.