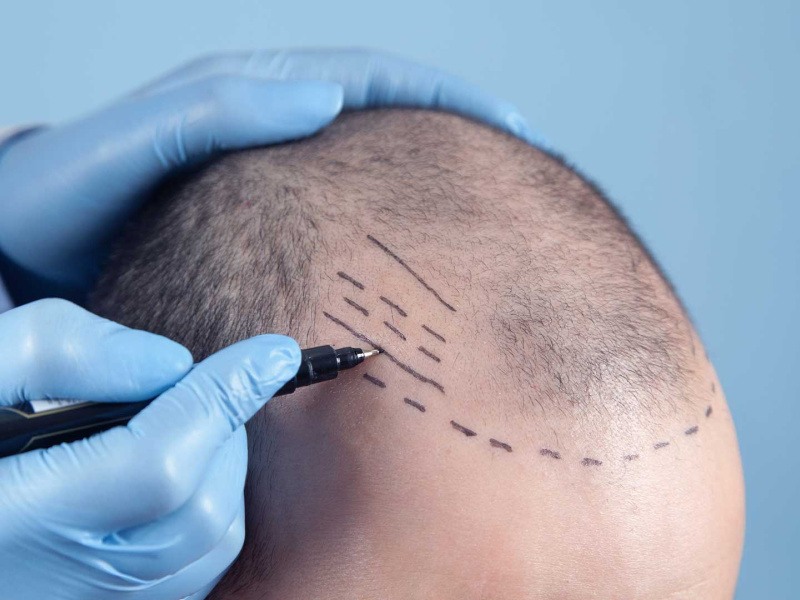
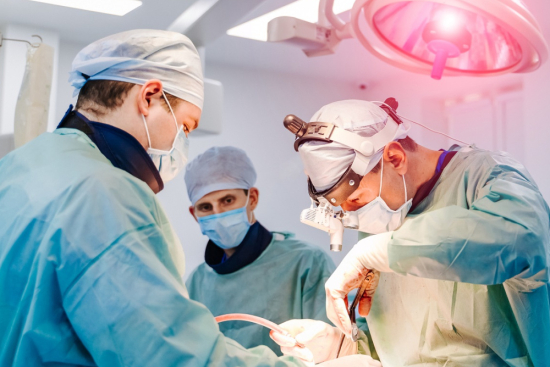
Qu'est-ce que la thyroïdectomie ?
La thyroïdectomie est une intervention chirurgicale qui consiste à enlever tout ou partie de la glande thyroïde. Cette petite glande en forme de papillon se situe à la base du cou, juste en avant de la trachée. Malgré sa taille modeste, elle joue un rôle crucial dans le fonctionnement de l'organisme en produisant des hormones qui régulent le métabolisme, la fréquence cardiaque, la température corporelle et bien d'autres fonctions vitales.
L'ablation peut être partielle (thyroïdectomie subtotale ou hémilobuectomie) ou complète (thyroïdectomie totale). Le choix dépend entièrement de la pathologie diagnostiquée et de son étendue.
Les principales indications de la thyroïdectomie
Plusieurs conditions justifient une intervention thyroïdienne. La plus grave reste le cancer thyroïdien, qui peut être de différents types (papillaire, folliculaire, anaplasique ou médullaire). L'ablation chirurgicale devient alors souvent incontournable.
L'hyperthyroïdie, c'est-à-dire une production excessive d'hormones thyroïdiennes, peut aussi nécessiter une chirurgie. Cela concerne notamment la maladie de Basedow, lorsque les médicaments antithyroïdiens ou l'iode radioactif ne donnent pas les résultats attendus ou causent des effets secondaires inacceptables.
Le goitre (hypertrophie bénigne de la glande) figure parmi les indications fréquentes. Quand il devient volumineux, il peut compresser la trachée ou l'œsophage, provoquant des difficultés respiratoires ou de déglutition. Certains goitres, même sans compression, sont enlevés pour des raisons esthétiques ou en raison de nodules suspects.
Les nodules thyroïdiens avec suspicion maligne, les hyperfonctionnements localisés (nodules « chauds »), et certaines thyroïdites chroniques complètent la liste des pathologies traitées par thyroïdectomie.
Différences entre thyroïdectomie totale et partielle
La thyroïdectomie partielle
Aussi appelée hémilobuectomie ou thyroïdectomie subtotale, cette intervention épargne une partie significative du tissu thyroïdien. Elle laisse généralement fonctionnel un lobe intact ou une partie importante du lobe concerné. L'avantage principal : la glande thyroïde conservée peut continuer de produire les hormones nécessaires, réduisant ainsi la dépendance à un traitement hormonal substitutif à vie.
Cependant, la thyroïdectomie partielle ne convient pas au cancer. Elle est privilégiée dans les cas de goitre bénin unilatéral, de nodules non cancéreux ou d'hyperthyroïdie légère bien délimitée. Après l'intervention, un suivi régulier des fonctions thyroïdiennes reste indispensable, car le tissu préservé peut parfois développer des dysfonctionnements.
La thyroïdectomie totale
Elle consiste à retirer la glande entière, les deux lobes et l'isthme. C'est l'intervention standard en cas de cancer thyroïdien de toute nature, car elle élimine tout risque de récidive locale et permet un suivi par dosage de thyroglobuline. Elle s'impose aussi en cas de maladie de Basedow sévère ou de goitre volumineux bilatéral.
Après une thyroïdectomie totale, il faut absolument remplacer les hormones thyroïdiennes par un traitement quotidien à base de lévothyroxine. Ce traitement doit être pris à vie, généralement le matin à jeun. L'objectif est de maintenir un taux normal d'hormones thyroïdiennes, évalué régulièrement via des dosages de TSH et T4.
Préparation à l'intervention
Avant la chirurgie, une évaluation médicale complète est nécessaire. Elle comprend des analyses de sang standards, une évaluation cardiaque et pulmonaire, et souvent une imagerie (échographie ou scanner). Une consultation d'anesthésie permet d'évaluer les risques anesthésiques spécifiques au patient.
Si vous prenez des anticoagulants ou antiagrégeants plaquettaires, il faut en informer votre chirurgien bien à l'avance. Certains médicaments devront être arrêtés quelques jours avant l'intervention. Les patients atteints d'hyperthyroïdie reçoivent généralement un traitement à base de Lugol (iode) 10 à 14 jours avant l'opération pour réduire la vascularisation de la glande et diminuer les risques hémorragiques.
L'arrêt du tabac, même temporaire, améliore la cicatrisation. Jeûne obligatoire à partir de minuit la veille de l'opération. Le jour même, on vous demandera de porter une tenue adaptée, d'enlever tout objet de valeur et d'être accompagné pour le retour.
Technique chirurgicale et déroulement
L'intervention se déroule sous anesthésie générale, en position dorsale allongée, la tête légèrement relevée et hyperextensionnée pour bien exposer la région cervicale. Le chirurgien trace une incision au niveau d'un pli naturel du cou, généralement transversale et discrète, de 4 à 8 cm selon l'ampleur de la glande.
Après incision de la peau et des plans musculaires, les lobes thyroïdiens sont délicatement identifiés et mobilisés. Le nerf laryngé récurrent et les glandes parathyroïdes sont localisés et préservés autant que possible. La glande est progressivement détachée de ses attaches, avec ligation des vaisseaux sanguins. L'exérèse complète ou partielle est réalisée selon le diagnostic et la stratégie chirurgicale décidée.
La durée moyenne varie de 45 minutes à 2 heures selon la complexité. Les cliniques partenaires de Turquie Santé utilisent fréquemment le neuromonitoring peropératoire pour surveiller l'intégrité du nerf laryngé récurrent en temps réel, réduisant le risque de paralysie vocale.
Une fois l'hémostase (arrêt du saignement) confirmée, les plans musculaires et cutanés sont refermés par sutures ou agrafes. Un pansement stérile est appliqué. Un drain peut être laissé en place quelques heures à 24 h pour prévenir une accumulation de liquide.
Complications potentielles et gestion
Bien que rare dans les mains d'un chirurgien expérimenté, la paralysie unilatérale du nerf laryngé récurrent survient dans 1 à 2 % des cas. Elle provoque une voix rauque ou faible. La plupart des cas sont transitoires et disparaissent en quelques semaines ou mois. Une paralysie bilatérale est exceptionnelle mais extrêmement sérieuse car elle entraîne une obstruction des voies aériennes.
L'hypoparathyroïdie temporaire ou définitive résulte d'une lésion accidentelle des glandes parathyroïdes ou de leur devascularisation. Elle provoque une hypocalcémie avec crampes, tremblements, et dans les cas graves, des convulsions. Un simple monitoring et un traitement calcique suffisent en général.
L'hématome cervical (accumulation de sang) peut survenir dans les heures ou jours suivant la chirurgie. Il se manifeste par une tuméfaction progressive, une sensation de pression ou d'étouffement. Si l'hématome est volumineux et compressif, une ré-intervention peut être nécessaire.
L'infection de la plaie est rare avec une antibiothérapie prophylactique adaptée. L'infection thyroïdienne ou médiastinale est exceptionnelle mais potentiellement grave. Une sérothérapie (accumulation de liquide lymphatique) peut aussi survenir ; elle se résout généralement en quelques jours ou semaines sans intervention spéciale.
Période de récupération et retour à la normale
Les premiers jours post-opératoires se font généralement à l'hôpital ou dans un établissement de soins. Les éventuels drains sont retirés après vérification du volume de drainage. La douleur est habituellement modérée et bien contrôlée par antalgiques simples ou un peu plus forts si nécessaire.
Il faut prévoir une semaine environ d'arrêt de travail pour un emploi de bureau, et davantage pour un travail physique. La cicatrice, bien que souvent discrète grâce au positionnement dans un pli du cou, demande quelques mois pour s'estomper (3 à 6 mois avant un résultat cosmétique optimal).
Les activités sportives légères (marche) peuvent reprendre après une semaine. Les exercices lourds et la natation doivent être évités pendant 3 à 4 semaines le temps que la plaie cicatrise complètement. Les sutures ou agrafes sont retirées vers le 7ème à 10ème jour post-opératoire.
Une certaine gêne ou légère douleur à la base du cou peut persister quelques semaines. Des picotements ou une sensation d'engourdissement temporaire du lobe de l'oreille ou du menton sont courants et disparaissent progressivement.
Traitement hormonal substitutif post-thyroïdectomie totale
Après ablation complète de la glande, un traitement hormonal à vie devient indispensable. La lévothyroxine (T4 de synthèse) est prescrite en première intention. La dose initiale est calculée selon le poids corporel, généralement 1,5 à 1,8 µg/kg/jour. Elle doit être prise quotidiennement, le matin à jeun, au moins 30 à 60 minutes avant tout repas ou supplément de calcium/fer qui pourrait réduire son absorption.
Les premiers dosages de TSH et T4 libre sont effectués 6 à 8 semaines après le début du traitement pour ajuster la dose. L'objectif est de maintenir une TSH normale (généralement 0,5 à 5 mUI/L selon le contexte clinique, parfois un peu plus basse en cas d'antécédent de cancer). Des contrôles biologiques annuels ou selon les recommandations médicales suffisent une fois l'équilibre obtenu.
L'adhérence au traitement est cruciale. Un surdosage prolongé peut causer fibrillation auriculaire et fragilité osseuse, tandis qu'un sous-dosage provoque fatigue, prise de poids et dépression. Certains patients, notamment après cancer thyroïdien, reçoivent un dosage légèrement supprimé pour bloquer la TSH et diminuer le risque de récidive.
Suivi post-opératoire et surveillance thyroïdienne
La première consultation post-opératoire intervient généralement 7 à 10 jours après l'intervention. On vérifie la cicatrisation, on enlève les sutures et on évalue la voix et la fonction thyroïdienne.
Pour les patients ayant eu une thyroïdectomie partielle, un dosage de TSH est recommandé 6 à 8 semaines après l'opération pour vérifier que la portion préservée fonctionne correctement. Si une hypothyroïdie apparaît, un traitement peut être instauré.
Les patients opérés pour un cancer thyroïdien bénéficient d'une prise en charge spécifique. Généralement, 4 à 6 semaines après la chirurgie, un traitement à forte dose de lévothyroxine associé à une scintigraphie à l'iode 131 (voire un traitement à l'iode radioactif) est envisagé pour détruire les cellules thyroïdiennes résiduelles. Le dosage de la thyroglobuline, marqueur tumoral thyroïdien, devient un outil de surveillance à long terme.
Les patients sans antécédent de cancer reçoivent un traitement hormonal standard, avec contrôles biologiques à 6-8 semaines, puis annuels ou selon les recommandations de l'endocrinologue. Une imagerie cervicale (échographie) peut être proposée annuellement ou lors de symptômes évocateurs (nodule palpable, gêne cervicale).
Alternatives à la thyroïdectomie
Avant de décider d'une chirurgie, d'autres options peuvent être considérées selon la pathologie. Pour l'hyperthyroïdie liée à la maladie de Basedow, les antithyroïdiens (PTU, méthimazole) permettent souvent de contrôler les symptômes durant plusieurs années. L'iode radioactif est une alternative populaire chez l'adulte, rendant la glande progressivement hypofondionnante ou normofondionnante ; elle ne convient cependant pas chez les femmes enceintes.
Pour les nodules bénins ou goitres non compressifs, un simple suivi échographique à intervalles réguliers peut suffire. Les nodules fonctionnels « chauds » qui produisent suffisamment d'hormone peuvent aussi être traités par ablation thermique percutanée (thermoablation) dans certains centres.
Le cancer thyroïdien hautement différencié (papillaire, folliculaire) détecté à un stade précoce et sans extension extrathyroïdienne majeure peut parfois échapper à une thyroïdectomie totale au profit d'une lobectomie (hémilobuectomie) associée à une surveillance renforcée. Cette approche moins radicale est adoptée dans des cas très sélectionnés et dépend de protocoles multidisciplinaires validés.
Coût et accès aux soins en Turquie
La Turquie s'est progressivement imposée comme une destination majeure pour la chirurgie thyroïdienne, offrant des tarifs souvent 40 à 60 % moins élevés qu'en Europe occidentale ou en Amérique du Nord, sans compromis sur la qualité. Les cliniques partenaires de Turquie Santé proposent des pacientes d'intervention complètes : prise en charge pré-opératoire, chirurgie, hospitalisation et suivi initial post-opératoire.
Les coûts peuvent varier de 4 000 à 8 000 euros selon la complexité de l'intervention, les investigations diagnostiques requises et la durée d'hospitalisation. Turquie Santé vous aide à comparer les offres, à coordonner votre voyage et à garantir une continuité de suivi avec votre médecin local après le retour.
Les cliniques accréditées par des normes internationales (JCI, ISO) disposent d'équipements modernes (neuromonitoring, imagerie avancée) et de chirurgiens ayant souvent suivi des formations complémentaires en Europe ou aux États-Unis.
Questions essentielles à poser avant la chirurgie
Avant de vous engager, clarifiez avec votre chirurgien la raison précise de l'intervention et son étendue probable (partielle ou totale). Demandez quel type de monitorage nerveux sera utilisé et quel est le taux complication spécifique au chirurgien et à la clinique.
Renseignez-vous sur la politique de gestion des complications : qui sera responsable en cas de paralysie vocale ou d'hypoparathyroïdie ? Y a-t-il une assurance spécifique ? Combien de temps l'hospitalisation dure-t-elle et quels sont les frais inclus ? Comment s'organisera le suivi post-opératoire si vous retournez dans votre pays ?
Discutez aussi des restrictions post-opératoires précises, du délai avant reprise du travail ou du sport, et de la disponibilité d'une ligne d'urgence en cas de complication après le retour dans votre pays.
Témoignages et perspectives post-opératoires
La plupart des patients rapportent une amélioration significative des symptômes (disparition de la tachycardie, de l'anxiété en cas d'hyperthyroïdie, ou soulagement de la dyspnée en cas de goitre compressif) dès les premières semaines. La cicatrice, bien que permanente, devient très discrète au fil des mois, surtout chez les individus jeunes avec une bonne cicatrisation.
Ceux ayant eu une thyroïdectomie totale décrivent l'ajustement du traitement hormonal comme un processus qui peut prendre plusieurs mois. Une fois l'équilibre trouvé, vivre sans glande thyroïde devient une routine médicale simple pour la majorité des patients. Les visites annuelles et la prise quotidienne d'une seule comprimé font partie de la gestion à long terme.
Les patients opérés pour cancer rapportent souvent un soulagement psychologique majeur après l'ablation complète et le traitement complémentaire, malgré la nécessité d'une surveillance à vie. Le taux de rechute thyroïdienne pour les cancers papillaires bien différenciés traités par thyroïdectomie totale et iode radioactif est remarquablement bas (moins de 5 % à 10 ans).