Qu'est-ce que la dermatite ? Définition et manifestations
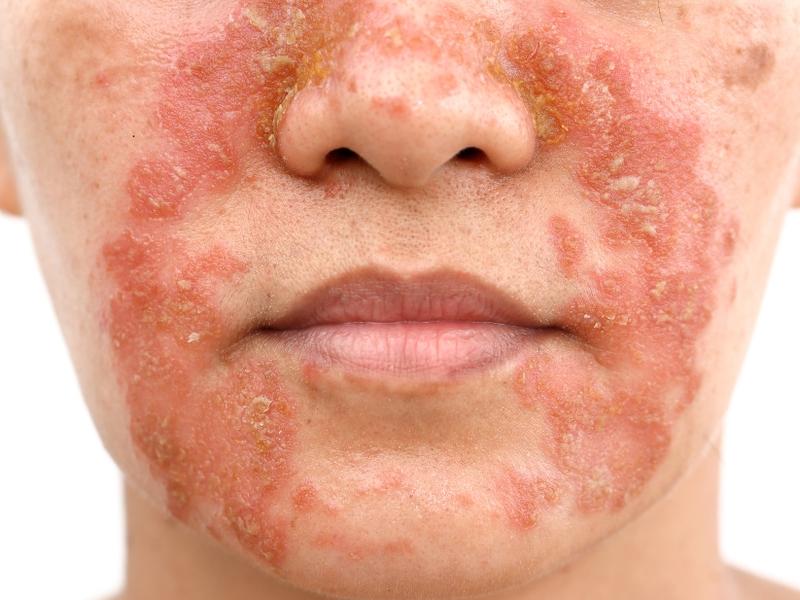
La dermatite, communément appelée eczéma, désigne une inflammation des couches superficielles de la peau. Elle se manifeste par des rougeurs, des démangeaisons souvent intenses et un gonflement de la zone affectée. Les origines sont variées : irritation directe, réaction allergique, facteurs génétiques ou encore déséquilibres hormonaux.
Cette condition peut être temporaire (quelques jours à quelques semaines) ou chronique, persistant des mois voire des années. Les formes légères disparaissent spontanément ; les formes modérées à sévères nécessitent une prise en charge médicale.
Au-delà des rougeurs visibles, la peau se couvre souvent de desquamation fine ou épaisse, de petites vésicules (cloques) remplies de liquide, voire de bulles plus larges dans les cas aigus. Quand le patient se gratte intensément, des abrasions et des croûtes apparaissent, augmentant le risque d'infection secondaire.
Les symptômes : comment reconnaître une dermatite
Le diagnostic clinique repose d'abord sur l'observation. Les signes les plus caractéristiques incluent :
- Papules, vésicules et taches : petites élévations rouges ou boursouflures transparentes semées sur la peau
- Érythème (rougeur vive) avec sensation de chaleur et brûlure locale
- Sécheresse cutanée prononcée, peau rugueuse au toucher
- Desquamation progressive : fine ou en « pétales »
- Prurit intense, poussant à se gratter de façon compulsive, surtout la nuit
- Abrasions et croûtes causées par le grattage
L'intensité varie selon le type de dermatite et le stade de la maladie. Certains patients ne souffrent que de démangeaisons minimes et d'une légère desquamation. D'autres présentent une peau extrêmement douloureuse, œdémateuse (gonflée) et suintante.
Un détail clinique important : le prurit précède souvent l'apparition visible de lésions. Un patient qui se gratte sans explication dermique apparente peut déjà être en phase précoce de dermatite.
Dermatite atopique : la plus fréquente et la plus complexe
La dermatite atopique est le type d'eczéma le plus courant, touchant environ 10 à 20 % de la population mondiale, avec des taux plus élevés chez l'enfant. Il s'agit d'une inflammation chronique et récurrente de la peau, caractérisée par des démangeaisons intenses et des rougeurs bien visibles.
Contrairement à une simple irritation, la dermatite atopique résulte d'une combinaison de facteurs génétiques (prédisposition familiale) et d'un dysfonctionnement de la barrière cutanée. La peau perd son hydratation naturelle, devient plus perméable aux allergènes et aux irritants.
Elle affecte plusieurs zones : visage, mains, pieds, plis des bras et des genoux. Chez les nourrissons et jeunes enfants, le cuir chevelu et les joues sont fréquemment atteints. Les adultes présentent souvent une forme plus localisée aux mains et aux pieds.
Les poussées (exacerbations) alternent avec des périodes de rémission. Stress, changements climatiques, allergènes inhalés (pollens, acariens) et produits irritants (savons agressifs, détergents) peuvent déclencher ou aggraver les symptômes. Le prurit est généralement pire la nuit, perturbant le sommeil.
Il n'existe pas de cure définitive, mais une prise en charge régulière (hydratation, éviction des irritants, traitement anti-inflammatoire lors des poussées) permet de maîtriser la condition et d'améliorer la qualité de vie.
Dermatite séborrhéique : liée à la surproduction de sébum
La dermatite séborrhéique se développe dans les zones où la densité de glandes sébacées est élevée : cuir chevelu, sourcils, nez, conduit auditif, plis nasogéniens, poitrine et haut du dos. Elle est souvent associée à une prolifération du champignon Malassezia, naturellement présent sur la peau.
À la différence de la dermatite atopique, la séborrhéique se caractérise par des plaques érythémateuses bien délimitées, recouvertes d'une desquamation grasse et jaunâtre. Les démangeaisons existent mais sont généralement moins intenses que dans l'atopique.
Cette forme peut débuter à tout âge, mais elle est fréquente chez l'adulte et augmente avec l'âge. Chez le nourrisson, la « croûte de lait » (séborrhéique du cuir chevelu et du front) est une manifestation bénigne et temporaire.
Les facteurs déclenchants incluent le stress, les déficiences immunologiques (VIH), la pollution, les shampooings trop agressifs et le climat froid et sec. L'hygiène excessive (lavages répétés) peut paradoxalement aggraver la condition.
Le traitement repose sur des shampooings ou crèmes à base de zinc pyrithione, sélénium ou kétoconazole. Une prise en charge dermatologique peut être nécessaire en cas de formes étendues.
Dermatite allergique de contact : réaction spécifique à un allergène
La dermatite allergique de contact résulte d'une réaction immunitaire à un agent externe auquel la peau a déjà été exposée. Contrairement à l'irritation (qui peut survenir instantanément), la réaction allergique se développe 24 à 72 heures après le contact.
Les allergènes courants incluent les métaux (nickel, cobalt), les produits cosmétiques, les conservateurs, les parfums, les plantes (sumac vénéneux, urticant), les teintures textiles et certains médicaments topiques. Une fois sensibilisé, le patient conserve cette prédisposition définitivement.
Les lésions se limitent généralement à la zone de contact et s'étendent rarement au-delà. Elles sont intensément prurigineuses et peuvent présenter des vésicules ou du suintement dans les cas aigus. Après guérison, des marques pigmentées peuvent subsister plusieurs semaines.
Le diagnostic repose sur le test épicutané (patch-test), qui reproduit le contact sous contrôle médical pour identifier l'allergène responsable. Dès identification, l'éviction de l'allergène est la base du traitement. Les dermocorticoïdes topiques accélèrent la résolution.
Exemple courant : un patient porteur de boucles d'oreilles en nickel développe une dermatite au lobe de l'oreille 48 heures après la pose, avec vésicules et suintement. L'arrêt du port de bijoux en nickel prévient les récidives.
Dermatite irritative : irritation directe de la peau
La dermatite irritative diffère de l'allergique en qu'elle ne fait pas intervenir le système immunitaire. Elle résulte d'une agression chimique, physique ou biologique directe de la peau, sans sensibilisation préalable.
Les irritants communs sont l'eau très chaude, les savons ou détergents agressifs, les solvants, les acides, les bases, les frottements répétés et même la salive (chez l'enfant). La dermatite irritative des mains est très fréquente chez les professionnels en contact régulier avec de l'eau, des produits chimiques ou des matières irritantes (infirmiers, cuisiniers, ouvriers du bâtiment).
L'apparition est rapide, souvent dans les heures suivant le contact. La peau se manifeste par une rougeur, sécheresse, sensation de brûlure et démangeaisons, mais rarement par des vésicules sauf exposition intense.
L'élément clé du diagnostic est la corrélation temporelle et spatiale avec l'exposition. Si un patient présentant dermatite des mains améliore significativement son état après port de gants et limitation du lavage agressif, il s'agit quasi certainement d'une irritation, non d'une allergie.
La prévention prime sur le traitement : utiliser des produits doux, sécher la peau délicatement, appliquer des émollients occlusifs après le lavage et porter des gants de protection lors de tâches irritantes.
Comment distinguer les différents types de dermatite
Contexte clinique et antécédents : La dermatite atopique débute souvent dans l'enfance et s'accompagne d'asthme ou rhinite allergique. La séborrhéique affecte des zones spécifiques (cuir chevelu, sourcils). La de contact surgit après exposition à un nouvel allergène. L'irritative coïncide avec une activité professionnelle ou un changement d'habitude d'hygiène.
Localisation des lésions : Atopique : zones variables mais récurrentes (visage, bras, plis). Séborrhéique : cuir chevelu, sourcils, nez. De contact : zone strictement localisée à l'endroit du contact. Irritative : mains, avant-bras, zones de frottement.
Aspect des lésions : Atopique : plaques érythémateuses diffuses avec desquamation fine, vésicules disséminées, signes de grattage. Séborrhéique : plaques bien limitées, desquamation grasse et jaunâtre. De contact : vésicules nettes et linéaires si grattage, suintement possible, érythème marqué. Irritative : érythème sec, rarement vésiculeux sauf irritant très puissant.
Temps d'apparition et évolution : Atopique : poussées cycliques, évolution sur années. Séborrhéique : chronique mais stable. De contact : apparition 24-72 h après exposition, résolution en 2-4 semaines après éviction. Irritative : amélioration rapide après cessation du contact (jours à quelques semaines).
Réponse aux tests : Les tests épicutanés (patch-tests) identifient l'allergène dans la forme de contact. Ils sont négatifs dans l'atopique et l'irritative. L'atopique répond bien aux corticoïdes ; la séborrhéique aux antifongiques.
Options de traitement selon le type
Le traitement dépend du diagnostic précis et de la sévérité.
Dermatite atopique : La prise en charge débute par des soins de la barrière cutanée (émollients non parfumés appliqués quotidiennement, voire plusieurs fois par jour). En cas de poussée modérée, les dermocorticoïdes topiques (crèmes ou pommades) de classe faible à moyenne suffisent souvent. Les poussées sévères peuvent nécessiter des corticoïdes plus puissants ou des inhibiteurs de la calcineurine (tacrolimus, pimécrolimus). Les antihistaminiques par voie orale aident à contrôler le prurit nocturne. Pour les formes chroniques sévères résistant aux traitements locaux, des biothérapies (inhibiteurs de l'IL-4, de l'IL-13 ou de la phosphodiestérase-4) offrent une alternative prometteuse. Les cliniques partenaires de Turquie Santé proposent un suivi dermatologique personnalisé et accès à ces traitements innovants.
Dermatite séborrhéique : Les shampooings ou crèmes antifongiques (pyrithione de zinc, sélénium, kétoconazole 1-2 %) constituent le premier traitement. Application 2-3 fois par semaine initialement, puis espacée selon l'amélioration. En cas de dermatite séborrhéique du visage ou du corps, des crèmes corticoïdes légères associées à un antifongique accélèrent la résolution. L'hygiène douce (éviter les shampooings trop agressifs) et la gestion du stress complètent la prise en charge.
Dermatite allergique de contact : L'identification et l'éviction de l'allergène constituent le pilier du traitement. Application de dermocorticoïdes topiques pour 1-2 semaines en cas de poussée. Les formes généralisées ou sévères peuvent temporairement bénéficier de corticoïdes systémiques. L'éducation du patient sur les allergènes à éviter (lecture des étiquettes, choix de matériaux sûrs) prévient les récidives.
Dermatite irritative : Cessation du contact avec l'irritant, puis hydratation régulière et protectrice (gants, crèmes barrière). Rarement, un corticoïde topique léger accélère la cicatrisation en cas d'irritation sévère. La prévention (gants de coton sous gants de protection, nettoyage doux) reste la meilleure stratégie, surtout en milieu professionnel.
Quand consulter un dermatologue
Une dermatite bénigne, localisée et éphémère (guérison en quelques jours sans traitement) n'exige pas de consultation. Mais consultez si :
- Les symptômes persévèrent plus de 2 semaines ou s'aggravent malgré une hygiène adaptée
- Les lésions s'étendent ou affectent le visage, les mains ou d'autres zones sensibles
- Signes d'infection (pus, chaleur, gonflement lymphatique régional, fièvre)
- Impact sur la qualité de vie (sommeil perturbé, gêne professionnelle)
- Diagnostic incertain (need to distinguish entre les types)
- Traitement antérieur sans amélioration
Un diagnostic précoce et exact accélère la mise en place du bon traitement et prévient les complications (infections bactériennes secondaires, aggravation chronique).
Conseils pratiques et prévention
Avant une consultation dermatologique : notez la date d'apparition, les facteurs déclenchants possibles (savon neuf, allergie saisonnière, exposition à un métal, stress), les zones affectées et tout traitement antérieur. Une photo des lésions aide au diagnostic comparatif.
Hydratation et soin de peau : Eau tiède (non chaude) pour le nettoyage. Savons doux, sans parfum ou à base de lipides. Séchage délicat sans frottement. Application immédiate d'émollient (crème, onguent) sur peau humide. Éviter alcools, acétones et produits irritants.
Environnement et modes de vie : Humidificateur d'air en hiver (maintenir 50-60 % d'humidité). Vêtements doux (coton ou soie plutôt que laine). Gestion du stress (relaxation, yoga, sommeil suffisant). Éviction des allergènes ou irritants identifiés.
Pour les patients travaillant avec irritants : Port systématique de gants (coton dedans, nitrile ou latex dehors pour imperméabilité). Lavage des mains à l'eau tiède, séchage minutieux, application d'émollient. Changement de gants humides. Consultation avec médecin du travail si problème professionnel chronique.
Turquie Santé oriente les patients vers des dermatologues expérimentés en Turquie qui peuvent proposer un diagnostic complet (tests épicutanés, bilan immunologique si nécessaire) et un suivi personnalisé pour optimiser le contrôle de la dermatite.