Vous avez du mal à voir clairement. Votre ophtalmologue évoque une greffe, et deux termes apparaissent : greffe de cornée et greffe de membrane amniotique. Ces deux techniques sont souvent citées ensemble, parfois confondues. Pourtant, elles répondent à des besoins différents, concernent des situations distinctes et ne s’utilisent pas dans les mêmes indications.
Comprendre cette différence est essentiel. L’une vise à restaurer la vision, tandis que l’autre favorise la cicatrisation de l’œil. Il ne s’agit pas d’un choix libre entre deux options, mais d’une décision médicale adaptée à votre situation. En revanche, en saisir les bases vous permet de mieux échanger avec votre médecin, de poser les bonnes questions et d’aborder votre prise en charge avec davantage de clarté.
Qu'est-ce que la cornée ?
La cornée est cette fine lentille transparente de 0,5 mm qui recouvre l'avant de votre œil. Elle remplit deux missions vitales : protéger l'œil des agressions extérieures et concentrer la lumière pour permettre une vision nette. Toute atteinte à sa transparence ou à sa courbure se traduit directement par une baisse de vision, parfois jusqu'à la cécité complète.
C'est précisément parce que la cornée est irremplaçable dans sa fonction que deux approches chirurgicales ont été développées, chacune répondant à une nature de lésion différente.
La greffe de cornée : restaurer la vision durablement
Qu'est-ce que c'est ?
La greffe de cornée, appelée kératoplastie en langage médical, consiste à remplacer tout ou partie de la cornée malade du patient par un tissu sain prélevé sur un donneur décédé volontaire. C'est la greffe de tissu la plus pratiquée au monde, avec environ 185 000 interventions réalisées chaque année à l'échelle mondiale.
Contrairement à ce que l'on imagine souvent, la greffe de cornée n'est plus une opération uniforme. Les techniques modernes permettent une transplantation sélective, couche par couche, en ne remplaçant que la partie réellement atteinte et en préservant au maximum les zones saines.
Quand est-elle indiquée ?
La greffe de cornée est recommandée lorsque la cornée est atteinte de manière profonde et irréversible. Les principales indications incluent :
- Kératocône avancé : Déformation progressive de la cornée qui prend une forme conique. La vision devient floue et déformée, et ne peut plus être corrigée par des lunettes ou des lentilles de contact. Cette pathologie touche environ 1 personne sur 2 000, avec une prévalence plus élevée dans certaines régions comme le Moyen-Orient et l’Afrique du Nord.
- Dystrophie de Fuchs : Maladie héréditaire qui entraîne la destruction progressive des cellules endothéliales de la cornée. Elle provoque un gonflement puis une opacification de la cornée, touchant principalement les personnes de plus de 50 ans.
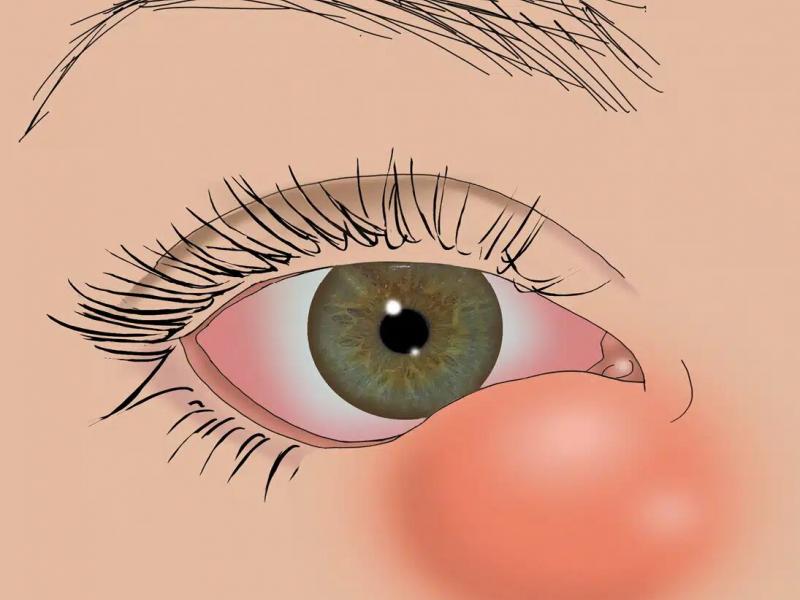
- Cicatrices cornéennes : Conséquences d’infections (herpès, kératites bactériennes), de traumatismes oculaires ou de brûlures chimiques. Lorsqu’elles sont profondes et situées au centre de la cornée, elles peuvent bloquer durablement le passage de la lumière.
- Complications post-chirurgicales : Œdèmes ou opacités persistants après une chirurgie de la cataracte ou d’autres interventions ayant endommagé l’endothélium cornéen.
Dans chacun de ces cas, une évaluation ophtalmologique approfondie permet de déterminer si une greffe de cornée est indiquée et quelle technique est la plus adaptée.
Les différents types de greffes de cornée
La chirurgie cornéenne moderne n'est plus uniforme. Les techniques actuelles permettent une transplantation sélective des couches atteintes, en préservant au maximum les zones saines :
| Technique | Couches remplacées | Indications principales | Récupération |
| Kératoplastie transfixiante (PK) | Toute l'épaisseur | Atteinte totale de la cornée, cicatrices profondes | 12 à 18 mois |
| DALK (Lamellaire antérieure profonde) | Couches superficielles | Kératocône, cicatrices antérieures | 3 à 6 mois |
| DSAEK / DMEK (Endothéliale) | Couche interne seule | Dystrophie de Fuchs, œdème endothélial | 1 à 3 mois |
Points forts et limites
La greffe de cornée offre une restauration durable de la vision, des techniques précises et sélectives, un taux de réussite allant jusqu'à 98 % dans les meilleurs centres, et une durée de vie du greffon de 20 ans et plus. C'est la solution définitive pour les lésions profondes.
En revanche, elle implique un risque de rejet estimé entre 10 et 20 % des cas, nécessitant un traitement anti-rejet à vie sous forme de collyres. La récupération visuelle est progressive et peut prendre plusieurs mois. L'accès à un greffon dépend de la disponibilité des banques de cornées, ce qui peut générer des délais d'attente significatifs dans certains pays européens.
La greffe de membrane amniotique : un pansement biologique intelligent
La membrane amniotique est la couche la plus interne du placenta. Elle enveloppe le fœtus durant toute la grossesse et accumule, au fil des mois, une concentration exceptionnelle de substances biologiques actives : facteurs de cicatrisation, agents anti-inflammatoires puissants, composés antibactériens naturels et molécules favorisant la croissance et la migration cellulaires.
Prélevée lors de certains accouchements par césarienne programmée, avec le consentement éclairé de la mère, puis stérilisée et conservée dans des banques de tissus agréées, cette membrane est utilisée en ophtalmologie depuis les années 1940. Elle a connu un renouveau scientifique majeur dans les années 1990 et fait aujourd'hui l'objet d'un large consensus médical international.
Comment agit-elle sur la cornée ?
Appliquée sur la surface oculaire lésée, la membrane amniotique agit comme un pansement biologique actif. Elle ne remplace pas la cornée, mais crée les conditions idéales pour que les cellules saines environnantes migrent et reconstituent l'épithélium cornéen. Progressivement, en 15 à 21 jours, la membrane se désintègre naturellement, laissant une surface oculaire cicatrisée.
Elle peut être utilisée selon deux orientations chirurgicales :
- Greffe en « inlay » (épithélium vers le haut) : sert de substrat à la repousse épithéliale dans les ulcères cornéens
- Greffe en « patch » (épithélium vers le bas) : libère un maximum de facteurs biologiques dans les situations inflammatoires aiguës (brûlures)
Ses indications spécifiques
La greffe de membrane amniotique est indiquée dans les cas suivants :
- Ulcères cornéens chroniques résistants aux traitements médicaux conventionnels
- Brûlures chimiques ou thermiques graves de la surface oculaire
- Kératites infectieuses et post-infectieuses sévères
- Syndromes de déficience limbique
- Symblépharons (adhérences entre la cornée et la paupière)
- Chirurgie du ptérygion et reconstruction conjonctivale
- Préparation de la surface oculaire avant une greffe de cornée
- Syndromes de Lyell ou autres dermatoses bulleuses oculaires
Points forts et limites
Ses avantages sont considérables : risque de rejet quasi inexistant, intervention courte de 20 à 30 minutes, chirurgie ambulatoire réalisée sous anesthésie locale, suites opératoires simples, et possibilité de répéter l'intervention sans risque supplémentaire majeur.
Ses limites sont tout aussi importantes à comprendre : elle n'améliore pas directement l'acuité visuelle à long terme, peut échouer si la lésion est trop étendue, et ne remplace en aucun cas une greffe de cornée lorsque celle-ci est médicalement nécessaire.
Comparaison directe : tableau récapitulatif
Ce tableau permet de comprendre que ces deux techniques ne s’opposent pas, mais répondent à des indications différentes selon la profondeur de l’atteinte cornéenne et l’objectif du traitement.
| Critère | Greffe de cornée | Membrane amniotique |
| Objectif principal | Restaurer la vision | Favoriser la cicatrisation |
| Nature du greffon | Tissu cornéen humain (donneur) | Couche interne du placenta |
| Remplacement de la cornée | Oui (partiel ou total) | Non, pansement temporaire |
| Risque de rejet | 10 à 20% des cas | Quasi nul |
| Durée de l'intervention | 1 à 2 heures | 20 à 30 minutes |
| Type d'anesthésie | Locale ou générale | Locale (généralement) |
| Hospitalisation | 1 à 2 jours | Ambulatoire (quelques heures) |
| Récupération visuelle | Progressive (1 à 18 mois selon technique) | Pas d'amélioration visuelle directe |
| Durée du greffon | 20 ans et plus | Se résorbe en 15 à 21 jours |
| Traitement post-op | Collyres anti-rejet (12 mois+) | Collyres pendant quelques semaines |
| Lésions traitées | Profondes, toutes couches cornéennes | Superficielles à intermédiaires |
Point essentiel à comprendre : La greffe de membrane amniotique ne remplace jamais une greffe de cornée lorsque celle-ci est médicalement nécessaire. En revanche, elle peut préparer la surface oculaire avant une kératoplastie pour en optimiser les chances de succès, ou éviter une kératoplastie en urgence dans certaines situations aiguës (brûlures, ulcères). Les deux techniques sont complémentaires, non concurrentes.
Pourquoi se faire opérer en Turquie ?
La Turquie, et notamment Istanbul, est aujourd’hui une destination reconnue en ophtalmologie médicale. Elle attire de nombreux patients grâce à plusieurs atouts majeurs :
- Expertise chirurgicale élevée : Les ophtalmologistes réalisent un grand volume d’interventions cornéennes et maîtrisent les techniques modernes (kératoplasties, DALK, DSAEK, DMEK, greffe de membrane amniotique). Cette pratique régulière garantit une expérience solide.
- Plateaux techniques avancés : Les cliniques sont équipées de technologies de pointe (laser femtoseconde, microscopes haute définition, imagerie cornéenne), comparables à celles des grands centres internationaux.
- Coûts maîtrisés : Les tarifs sont généralement plus accessibles tout en incluant l’intervention, les examens, l’anesthésie et le suivi immédiat, sans compromis sur la qualité médicale.
- Délais réduits : Les délais d’attente sont souvent courts, permettant une prise en charge plus rapide qu’en Europe.
- Sécurité et standards internationaux
Nous vous accompagnons de la première consultation jusqu'au suivi post-opératoire, avec une transparence totale sur les coûts et une assistance personnalisée dans votre langue. N'attendez pas que votre vision se détériore davantage : contactez-nous dès aujourd'hui.
Besoin d'un avis médical personnalisé ?
Nos médecins partenaires vous répondent en ligne sous 24h, gratuitement.