¿Sabías que muchas personas en todo el mundo pueden tener cambios en la presión ocular sin notarlo? En la mayoría de los casos, esto no causa dolor ni síntomas visibles en las primeras etapas. Por eso, conocerla y controlarla regularmente es una parte importante del cuidado de la salud visual.
En este artículo, el equipo médico de Turquie Santé, en colaboración con especialistas en oftalmología, te explica de forma clara qué es la presión intraocular (PIO), cuáles son sus valores normales, qué factores pueden influir en ella, cómo se mide y qué opciones existen para mantenerla en niveles adecuados, para ayudarte a cuidar mejor tus ojos día a día.
¿Qué es la presión intraocular (PIO)?
La presión intraocular (PIO), también llamada presión ocular, es la fuerza que ejerce el líquido presente dentro del globo ocular, denominado humor acuoso, sobre las paredes del ojo. Este líquido se produce continuamente en el interior del ojo y se drena a través de una estructura llamada ángulo iridocorneal. El equilibrio entre producción y drenaje es lo que determina la presión ocular.
Mantener la PIO dentro de rangos fisiológicos es fundamental para preservar la forma del globo ocular y garantizar una refracción óptica correcta. Cuando este equilibrio se altera, ya sea por exceso de producción o por dificultad en el drenaje, la presión puede subir y, con el tiempo, comprometer el nervio óptico.
No confundir con la presión arterial: La presión intraocular es completamente diferente de la presión arterial (tensión arterial). Aunque ambas pueden estar relacionadas como factores de riesgo cardiovascular, miden fenómenos distintos y se tratan de forma independiente.
Valores normales de la presión intraocular
Según la Academia Americana de Oftalmología (AAO), los valores de PIO en la población general suelen situarse entre 10 y 21 mmHg (milímetros de mercurio). Sin embargo, este rango es orientativo: algunas personas pueden presentar valores fuera de estos límites sin desarrollar enfermedad, mientras que otras pueden tener daño ocular incluso con cifras consideradas normales.
Interpretación de los valores de PIO
Los resultados de la presión intraocular deben interpretarse siempre en conjunto con otros exámenes oftalmológicos. Aun así, se pueden considerar algunas referencias generales:
- Por debajo de 10 mmHg: presión ocular baja (hipotonía), una situación poco frecuente que puede afectar la estructura del ojo si es persistente.
- Entre 10 y 21 mmHg: rango habitual en la mayoría de las personas.
- Por encima de 21 mmHg: se considera hipertensión ocular, lo que puede aumentar el riesgo de desarrollar glaucoma, aunque no siempre implica daño inmediato.
- Valores significativamente elevados: requieren una evaluación más detallada por un especialista para determinar la causa y, si es necesario, iniciar tratamiento.
Es importante destacar que la presión intraocular puede variar a lo largo del día y según factores individuales. Por ello, el diagnóstico no se basa en una única medición, sino en un seguimiento completo realizado por un profesional de la salud visual.
Dato clínico: Diversos estudios epidemiológicos estiman que entre el 3% y el 8% de los adultos presentan hipertensión ocular, dependiendo de la población estudiada. Además, datos del Ocular Hypertension Treatment Study (OHTS) indican que aproximadamente un 10% de los pacientes no tratados desarrollan glaucoma en un plazo de 5 años, aunque este riesgo varía según factores individuales.
Variaciones fisiológicas normales
La presión ocular no es estática: varía de forma natural a lo largo del día y de la vida:
- Ritmo circadiano: los valores son habitualmente más altos por la mañana (al despertar) y más bajos por la tarde-noche.
- Edad: a partir de los 40 años, la PIO tiende a aumentar aproximadamente 1 mmHg cada década.
- Actividad física intensa (como levantar objetos muy pesados) puede elevar transitoriamente la presión.
- El consumo de cafeína o alcohol puede modificar ligeramente los valores.
- La posición corporal: la presión es ligeramente más alta en posición acostada que de pie.
Causas de la hipertensión ocular
La presión ocular elevada puede tener múltiples causas. Los especialistas las agrupan en dos grandes categorías: causas primarias (sin enfermedad subyacente identificable) y causas secundarias (relacionadas con otra afección o factor externo).
Causas relacionadas con el drenaje del humor acuoso
- Obstrucción del ángulo iridocorneal: reduce la salida del líquido intraocular.
- Síndrome de pseudoexfoliación: depósitos de material proteico obstruyen las vías de drenaje.
- Glaucoma de ángulo cerrado: cierre brusco del ángulo de drenaje, a veces con carácter agudo.
Causas relacionadas con el estilo de vida y la salud general
- Hipertensión arterial: factor de riesgo cardiovascular que puede influir en la PIO.
- Diabetes mellitus: altera la microcirculación ocular y puede elevar la presión.
- Obesidad y síndrome metabólico: asociados a mayor riesgo de hipertensión ocular.
- Estrés crónico: puede provocar fluctuaciones en la PIO a través del sistema nervioso autónomo.
- Tabaquismo y consumo excesivo de alcohol: factores de riesgo vascular que afectan al ojo.
- Dieta rica en sodio, grasas saturadas y azúcar refinado.
Causas farmacológicas
- Corticosteroides (en colirios, pomadas, inhaladores o comprimidos): pueden elevar la PIO tras uso prolongado.
- Ciertos antidepresivos, antihistamínicos o medicamentos contra el resfriado.
Causas traumáticas o inflamatorias
- Traumatismo ocular: un golpe en el ojo puede alterar las estructuras de drenaje.
- Uveítis (inflamación intraocular): puede obstruir el ángulo de drenaje.
- Cirugías oculares previas.
Factores de riesgo no modificables
- Genética y antecedentes familiares de glaucoma.
- Córnea delgada: menos de 520 micrómetros se asocia a mayor riesgo de daño del nervio óptico.
- Origen étnico: las personas de ascendencia africana o hispana tienen mayor predisposición al glaucoma.
- Edad avanzada: el riesgo aumenta significativamente a partir de los 60 años.
En conjunto, estos factores pueden actuar de forma aislada o combinada, por lo que identificar las causas y los factores de riesgo individuales resulta fundamental para un diagnóstico precoz y una gestión adecuada de la presión intraocular.
Síntomas: ¿cómo saber si tengo la presión ocular alta?
Atención: La hipertensión ocular es frecuentemente asintomática. La ausencia de síntomas no significa que no exista daño. Por eso, las revisiones periódicas son esenciales.
En la mayoría de los casos, la presión ocular elevada no produce síntomas perceptibles hasta que el daño al nervio óptico ya está avanzado. Sin embargo, en fases más avanzadas o en casos de hipertensión severa pueden aparecer:
- Visión borrosa o con efecto de "niebla", especialmente periférica.
- Dificultad para enfocar objetos cercanos o lejanos.
- Halos alrededor de las luces, sobre todo por la noche.
- Ojos rojos persistentes sin causa aparente.
- Lagrimeo excesivo.
- Sensación de presión o malestar ocular.
En el caso del glaucoma agudo de ángulo cerrado, una urgencia oftalmológica, los síntomas son mucho más llamativos e inmediatos:
- Dolor ocular severo y repentino.
- Dolor de cabeza intenso.
- Náuseas y vómitos.
- Visión muy borrosa o pérdida brusca de visión.
Si experimentas dolor ocular agudo, visión borrosa repentina o halos con náuseas, acude a urgencias oftalmológicas de inmediato.
Diagnóstico: ¿cómo se mide la presión intraocular?
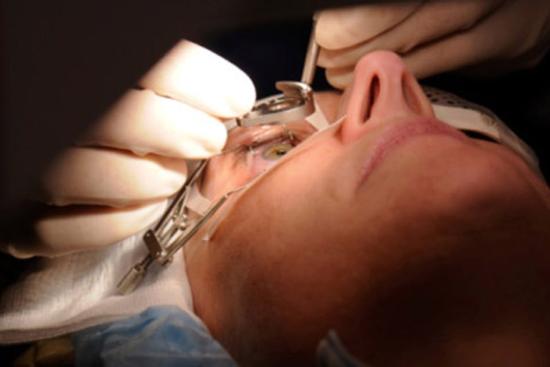
La única manera fiable de conocer los valores de la presión ocular es a través de un examen oftalmológico. La medición se realiza mediante un procedimiento llamado tonometría, que es indoloro y se realiza en consulta.
Tipos de tonometría
- Tonometría de aplanación de Goldmann: considerada el método de referencia (gold standard). El especialista aplica una pequeña sonda sobre la córnea anestesiada para medir la presión con alta precisión.
- Tonometría de no contacto ("soplido de aire"): muy habitual en revisiones rutinarias. No requiere anestesia y es rápida, aunque algo menos precisa.
- Tonómetro de rebote (iCare): especialmente útil en niños o pacientes con dificultades para colaborar.
Pruebas complementarias
Cuando se detecta hipertensión ocular, el oftalmólogo puede solicitar:
- Paquimetría corneal: mide el espesor de la córnea, ya que una córnea delgada puede dar lecturas falsamente bajas.
- Campimetría (perimetría visual): evalúa el campo visual para detectar pérdidas periféricas.
- OCT (tomografía de coherencia óptica): imagen de alta resolución del nervio óptico y la retina.
- Gonioscopia: examina el ángulo de drenaje del ojo.
En conjunto, estas pruebas permiten obtener una evaluación completa del estado ocular y detectar de forma precoz cualquier alteración relacionada con la presión intraocular o el riesgo de glaucoma.
Consecuencias: ¿qué ocurre si no se trata?
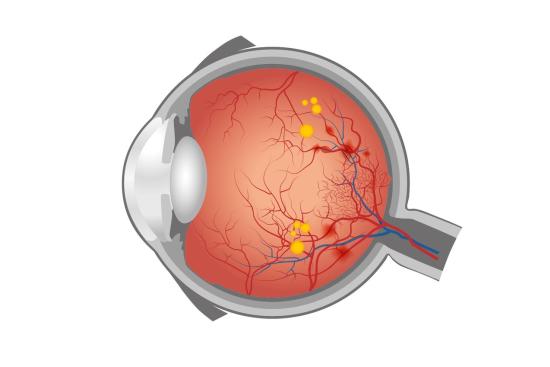
Una presión intraocular elevada es el principal factor de riesgo del glaucoma, una neuropatía óptica progresiva. Según la Organización Mundial de la Salud (OMS), el glaucoma es una de las principales causas de ceguera irreversible en el mundo, afectando a decenas de millones de personas.
El daño que produce en el nervio óptico es irreversible, ya que las fibras nerviosas perdidas no se recuperan. Sin embargo, un diagnóstico precoz y un tratamiento adecuado permiten frenar o ralentizar significativamente su progresión.
Dato clave: una gran proporción de personas con glaucoma no sabe que lo padece, lo que refuerza la importancia de las revisiones oftalmológicas periódicas.
Tratamiento de la hipertensión ocular
El objetivo del tratamiento es reducir la presión intraocular a niveles que no dañen el nervio óptico. La elección del tratamiento depende de la causa subyacente, la severidad y las características individuales del paciente.
Tratamiento farmacológico (primera línea)
Los colirios hipotensores son el tratamiento de primera elección. Existen varias familias farmacológicas:
- Análogos de prostaglandinas (latanoprost, bimatoprost): aumentan el drenaje del humor acuoso. Son los más eficaces y se aplican una vez al día.
- Betabloqueantes (timolol): reducen la producción de humor acuoso. Se usan solos o combinados.
- Inhibidores de la anhidrasa carbónica (dorzolamida): también disminuyen la producción de líquido.
- Agonistas alfa-2 (brimonidina): reducen la producción y aumentan el drenaje.
Tratamiento láser
- Trabeculoplastia láser selectiva (SLT): mejora el drenaje del humor acuoso a través del trabéculo. Eficaz como alternativa o complemento a los colirios.
- Iridotomía periférica: indicada en glaucoma de ángulo cerrado.
Cirugía
Cuando los tratamientos anteriores no son suficientes, se recurre a la cirugía:
- Trabeculectomía: crea una nueva vía de drenaje quirúrgica.
- Implantes de drenaje (válvulas de Ahmed, Baerveldt): dispositivos que canalizan el humor acuoso hacia fuera del ojo.
- Microcirugía mínimamente invasiva del glaucoma (MIGS): técnicas de menor riesgo con recuperación más rápida.
El tratamiento debe ser siempre indicado y ajustado por un médico especialista, según la evolución y las necesidades de cada paciente.
Prevención y consejos para mantener una presión ocular saludable
Aunque no siempre es posible prevenir la hipertensión ocular, especialmente cuando tiene base genética, sí existen hábitos que pueden ayudar a mantener la PIO en valores saludables:
Hábitos de vida saludables
- Actividad física moderada y regular (caminar, nadar, ciclismo): ayuda a reducir la PIO. Evitar ejercicios de fuerza con apnea (Valsalva).
- Dieta equilibrada, rica en verduras de hoja verde, omega-3 y baja en sodio y azúcares.
- Hidratación adecuada: evitar beber grandes cantidades de agua de golpe.
- Reducir el consumo de cafeína y alcohol.
- No fumar: el tabaco afecta negativamente la microcirculación ocular.
- Gestión del estrés: yoga, meditación y técnicas de relajación pueden ayudar.
Revisiones periódicas
- A partir de los 40 años: revisión oftalmológica completa cada 1–2 años.
- Si existe historial familiar de glaucoma: revisión anual desde los 35 años.
- Pacientes diabéticos o hipertensos: revisión al menos una vez al año.
El tratamiento y los hábitos de vida deben adaptarse a cada paciente y ser siempre supervisados por un especialista para garantizar un control adecuado de la presión intraocular y prevenir posibles complicaciones.
¿Cuándo consultar a un especialista?
Consulta a tu oftalmólogo si tienes más de 40 años y no te has realizado una revisión en los últimos 2 años, si tienes antecedentes familiares de glaucoma, si notas cambios en tu visión (borrosidad, halos, reducción del campo visual), o si utilizas corticosteroides de forma prolongada.
En Turquie Santé, contamos con oftalmólogos especializados en diagnóstico y tratamiento de la presión ocular y el glaucoma. Si tienes dudas o quieres una segunda opinión, nuestros especialistas están a tu disposición.