El ictus es la segunda causa de muerte en el mundo y la primera causa de discapacidad adquirida en el adulto. Sin embargo, no todos los ictus son iguales, y confundir uno con otro puede tener consecuencias fatales. El fármaco que disuelve un trombo en el ictus isquémico puede agravar mortalmente una hemorragia cerebral. Esta distinción no es un tecnicismo académico: es una decisión clínica que debe tomarse en minutos, no en horas.
En España, el ictus causa más de 30.000 muertes anuales y es la principal causa de muerte entre las mujeres según el Instituto Nacional de Estadística. En Latinoamérica, la incidencia supera los 700.000 casos anuales, con una tasa de mortalidad que duplica a la de los países de altos ingresos, en gran medida por retraso en el diagnóstico y acceso desigual a unidades de ictus. La buena noticia: el 80 % de los ictus son prevenibles.
Esta guía médica, elaborada con la colaboración de neurólogos vasculares, explica la biología, los síntomas, el diagnóstico y el tratamiento de ambos tipos de ictus, con especial atención a los avances terapéuticos disponibles hoy y a las opciones de atención especializada en Turquía.
Ictus hemorrágico vs isquémico: tabla comparativa completa
La diferencia esencial: en el ictus isquémico, las neuronas mueren por falta de oxígeno; en el hemorrágico, son destruidas por la presión mecánica y la toxicidad de la sangre extravasada. Consecuencia directa: los tratamientos son no sólo distintos sino, en algunos casos, opuestos.
| Criterio | Ictus hemorrágico | Ictus isquémico |
| Mecanismo | Rotura de un vaso → hemorragia | Oclusión de un vaso → isquemia |
| Frecuencia | ~20% de los ictus | ~80% de los ictus |
| Inicio | Brusco - cefalea «en trueno» | Gradual o brusco - déficit motor |
| Prueba de imagen clave | TC sin contraste (hiperdensidad = sangre) | TC + RM (puede ser normal en 1.ª hora) |
| Tratamiento urgente | Control de TA + cirugía si es preciso | Trombólisis IV (4,5 h) o trombectomía |
| Principal factor riesgo | HTA no controlada | Fibrilación auricular + aterosclerosis |
| Mortalidad a 30 días | 40–50 % | 15–20 % |
| Recuperación | Más lenta, pero pronóstico a largo plazo puede ser bueno | Mejor si tratado en la ventana terapéutica |
La asimetría estadística tiene implicaciones clínicas directas: el ictus isquémico es cuatro veces más frecuente y más tratable con trombólisis; el hemorrágico, aunque menos frecuente, mata con mayor rapidez y exige un manejo diferente desde el primer minuto.
¿Cómo se desarrolla cada tipo? Los mecanismos explicados
Cada tipo de ictus tiene mecanismos distintos que determinan su gravedad y el tratamiento requerido.
Ictus isquémico: el cerebro sin oxígeno
El ictus isquémico, o infarto cerebral, ocurre cuando una arteria cerebral queda obstruida por un coágulo. Existen dos mecanismos principales:
- La trombosis (formación del coágulo sobre una placa de ateroma).
- La embolia (migración de un coágulo formado en otro lugar, con más frecuencia en el corazón durante una fibrilación auricular, hasta alcanzar el cerebro).
En cuestión de minutos, el territorio privado de sangre sufre necrosis irreversible en su núcleo. A su alrededor persiste la «penumbra isquémica»: tejido disfuncional pero aún viable que puede rescatarse si se restaura la perfusión a tiempo.
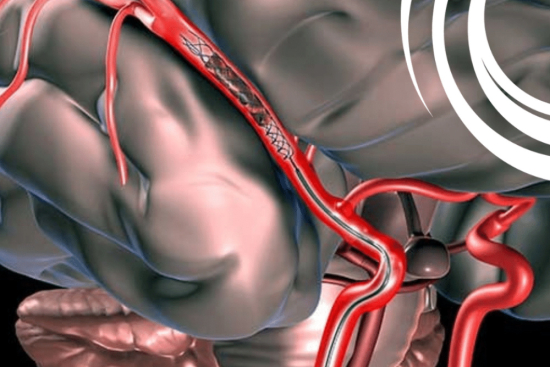
El objetivo de todo el arsenal terapéutico del ictus agudo es salvar la penumbra. La trombólisis intravenosa con alteplasa es eficaz en las primeras 4,5 horas. La trombectomía mecánica, extracción del coágulo con catéter bajo guía fluoroscópica, puede extender la ventana terapéutica hasta 24 horas en pacientes seleccionados y ha revolucionado el pronóstico del ictus por oclusión de grandes vasos desde 2015.
Ictus hemorrágico: cuando el vaso cede
El ictus hemorrágico resulta de la rotura de un vaso cerebral. La sangre extravasada ejerce una presión mecánica creciente sobre las estructuras adyacentes, provocando daño secundario más allá de la zona inicial de ruptura.
Se distinguen dos subtipos principales:
- La hemorragia intracerebral (HIC): la sangre penetra directamente en el tejido cerebral.
- La hemorragia subaracnoidea (HSA): la sangre inunda el espacio entre el cerebro y sus membranas.
La causa más frecuente de HIC es la hipertensión arterial crónica no tratada. Los aneurismas intracraneales, responsables del 85 % de las HSA espontáneas, y las malformaciones arteriovenosas (MAV) constituyen las otras causas mayores.
Un dato epidemiológico importante para Latinoamérica: la prevalencia de HTA no controlada es significativamente más alta que en Europa occidental, lo que explica en parte la mayor incidencia de ictus hemorrágico en la región.
Síntomas: qué los une y qué los diferencia
Ambos tipos comparten los síntomas de alerta del protocolo RÁPIDO, pero existen señales clínicas orientativas de cada tipo. Advertencia fundamental: ningún clínico, por experimentado que sea, puede diferenciar con certeza un ictus hemorrágico de uno isquémico basándose únicamente en los síntomas.
Síntomas comunes a ambos tipos: protocolo RÁPIDO
Estos son los signos que deben alertar de un posible ictus, sin importar su tipo:
- Debilidad o entumecimiento súbito en un lado de la cara, brazo o pierna.
- Dificultad repentina para hablar o comprender el lenguaje (afasia).
- Pérdida brusca de visión en uno o ambos ojos, o visión doble.
- Vértigo intenso con pérdida de equilibrio o coordinación.
- Cefalea intensa de inicio brusco sin causa aparente.
Señales orientativas del ictus hemorrágico
Algunos síntomas sugieren que la causa podría ser hemorrágica, pero la confirmación requiere imagenología:
- Cefalea «en trueno» (thunderclap headache): dolor de inicio instantáneo y de máxima intensidad, «el peor dolor de cabeza de mi vida», es el síntoma cardinal de la HSA y exige TC urgente hasta demostrar lo contrario.
- Vómitos en escopetazo y rigidez de nuca: signos de irritación meníngea por presencia de sangre en el espacio subaracnoideo.
- Disminución rápida del nivel de conciencia: el hematoma en expansión comprime estructuras vitales con rapidez.
- Elevación brusca de la tensión arterial: cifras sistólicas > 180 mmHg al ingreso son habituales.
Señales orientativas del ictus isquémico
Estos signos suelen orientar hacia un ictus isquémico, aunque siempre se requiere confirmación con TAC o RM:
- Déficit motor puro: hemiplejia o hemiparesia de instauración en minutos, sin cefalea destacada.
- Amaurosis fugaz: «cortina que cae sobre un ojo», ceguera monocular transitoria que precede frecuentemente al infarto en el territorio carotídeo.
- Afasia aislada: incapacidad súbita para hablar o comprender, sin otros signos neurológicos, característica de la isquemia en el territorio de la arteria cerebral media izquierda.
Regla clínica fundamental: Nunca administrar anticoagulantes ni trombolíticos antes de confirmar el tipo de ictus mediante TC. Dar trombolíticos en un ictus hemorrágico puede ser letal. Esta norma es inviolable incluso bajo presión de tiempo.
Diagnóstico en urgencias: rapidez e imagen cerebral
El protocolo diagnóstico del ictus agudo tiene un único objetivo: descartar hemorragia lo antes posible para determinar si el paciente puede recibir trombólisis. El estándar de los mejores centros de ictus: tiempo puerta-TC inferior a 25 minutos.
TC cerebral sin contraste: prueba de referencia
La tomografía computarizada (TC) sin contraste es la primera exploración de imagen en el ictus agudo. Detecta la hemorragia intracerebral en segundos, visible como una zona hiperdensa (blanca) en el parénquima. El infarto isquémico reciente puede ser invisible en la TC durante la primera hora; una «TC normal» no excluye el ictus isquémico y no debe retrasar el tratamiento ante una clínica compatible.
RM con secuencia de difusión (DWI)
La RM-DWI detecta el núcleo isquémico a los pocos minutos del inicio del infarto con una sensibilidad muy superior a la TC. Es especialmente valiosa en los ictus de fosa posterior (tronco y cerebelo), mal visualizados en TC. La RM de perfusión permite cartografiar la penumbra isquémica y seleccionar pacientes candidatos a trombectomía en ventana tardía (entre 6 y 24 horas).
Angio-TC y arteriografía digital
La angio-TC se realiza inmediatamente tras la TC basal para identificar una oclusión de gran vaso (OGV) candidata a trombectomía. En el ictus hemorrágico, localiza el aneurisma o la MAV responsable antes del tratamiento endovascular o quirúrgico. La arteriografía digital (DSA) sigue siendo el patrón de referencia para la planificación del tratamiento endovascular del aneurisma.
Factores de riesgo: lo que se puede y se debe controlar
El estudio INTERSTROKE (The Lancet, 2010) demostró que 10 factores de riesgo modificables explican más del 90 % de los casos de ictus en el mundo. La conclusión es inequívoca: la mayoría de los ictus son prevenibles.
| Factor de riesgo | Tipo de ictus | ¿Modificable? | Acción clínica |
| HTA no controlada | Ambos tipos | Modificable | Objetivo < 130/80 mmHg |
| Fibrilación auricular (FA) | Isquémico | Modificable | Anticoagulación (ACODs) |
| Tabaquismo | Ambos tipos | Modificable | El riesgo se reduce a los 2 años |
| Diabetes tipo 2 | Ambos tipos | Modificable | HbA1c < 7% |
| Dislipidemia | Isquémico | Modificable | Estatinas + dieta mediterránea |
| Consumo excesivo de alcohol | Hemorrágico | Modificable | < 1 unidad/día |
| Anticoagulantes sin control de INR | Hemorrágico | Manejable | Control regular del INR. |
| Edad > 55 años | Ambos tipos | No modificable | Cribado cardiovascular frecuente |
| Antecedentes familiares de ictus | Ambos tipos | No modificable | Evaluación del riesgo precoz |
| Migraña con aura (mujeres < 45) | Isquémico | Manejable | Evitar ACO combinados + tabaco |
Dato relevante para la población hispanohablante: la dieta mediterránea se asocia con una reducción del 30 % en el riesgo de ictus isquémico, según el estudio PREDIMED (NEJM, 2013). El control de la HTA sigue siendo la intervención preventiva con mayor impacto: mantener la presión sistólica por debajo de 130 mmHg reduce el riesgo de ictus hemorrágico en un 40 % y el de ictus isquémico en un 25 %.
Tratamiento: estrategias opuestas para dos emergencias diferentes
Tratamiento del ictus isquémico
El objetivo principal en un ictus isquémico es reperfundir rápidamente el tejido cerebral afectado y salvar la penumbra isquémica.
Opciones de tratamiento agudo:
- Trombólisis intravenosa (alteplasa, 0,9 mg/kg): administrada en las primeras 4,5 horas desde el inicio de los síntomas.
- Tenecteplasa (TNK): bolo único más cómodo, cada vez más adoptado en centros de alto volumen.
- Trombectomía mecánica: extracción endovascular del coágulo mediante stent-retriever o catéter de aspiración, indicada hasta 24 horas en pacientes seleccionados según imagen de perfusión. Su implementación precoz reduce un 50 % el riesgo de discapacidad grave en oclusiones de grandes vasos.
La prevención secundaria comienza al estabilizarse: antiagregación para ictus no cardioembólico, anticoagulación (ACODs) para la fibrilación auricular, estatinas de alta intensidad y control estricto de los factores de riesgo vasculares.
Tratamiento del ictus hemorrágico
En el ictus hemorrágico, la prioridad es contener la expansión del hematoma y prevenir complicaciones por presión intracraneal elevada.
Medidas iniciales:
- Reducción rápida de la TA sistólica a <140 mmHg.
- Reversión urgente de anticoagulación cuando corresponda (vitamina K, concentrado de complejo protrombínico, idarucizumab para dabigatrán).
Intervenciones quirúrgicas:
- Hematomas grandes (>30 mL) o superficiales: craneotomía abierta o evacuación endoscópica mínimamente invasiva.
- Hemorragia subaracnoidea (HSA) por aneurisma roto: oclusión del aneurisma mediante embolización endovascular (coiling) o clipaje microquirúrgico dentro de 24–72 horas para prevenir resangrado.
Neurorrehabilitación: el tercer eje del tratamiento
La rehabilitación debe iniciarse en las primeras 24-48 horas tras la estabilización del paciente y es tan basada en evidencia como el tratamiento agudo. Aprovecha la neuroplasticidad cerebral, máxima en las primeras semanas, para reorganizar los circuitos neuronales afectados.
El programa incluye fisioterapia motora, logopedia para los trastornos del lenguaje y la deglución, terapia ocupacional para la independencia funcional y apoyo neuropsicológico para las secuelas cognitivas y la depresión postictus, que afecta a cerca del 30 % de los supervivientes.
Atención del ictus en Turquía: tecnología europea a coste accesible
Turquía se ha convertido en un referente en medicina neurovascular, combinando especialistas internacionales, infraestructura moderna y costes 40–60 % más bajos que en Europa u América del Norte.
Centros certificados y especializados
- Unidades de Ictus JCI en Estambul, Ankara e Izmir, operando 24/7
- Equipos multidisciplinarios: neurólogos vasculares, neurocirujanos y neurorradiólogos
- Protocolos europeos ESO 2023 y estándares WSO
Tratamientos y tecnología
- Diagnóstico por imagen avanzado para intervención rápida
- Trombectomía mecánica, trombólisis IV, cirugía endoscópica y coiling endovascular
- Rehabilitación integral bajo un mismo techo
Accesibilidad y soporte internacional
- Coordinadores internacionales en español, inglés y árabe
- Atención completa desde diagnóstico hasta rehabilitación
Turquía combina rapidez, especialización y coste accesible, siendo un destino confiable para pacientes hispanohablantes que buscan atención de ictus de primer nivel.