Recibir un diagnóstico de verrugas genitales puede generar confusión o preocupación. Se trata de una infección de transmisión sexual frecuente causada por el Virus del Papiloma Humano (VPH), que afecta tanto a hombres como a mujeres.
Aunque su aparición puede ser impactante, existen tratamientos médicos eficaces para eliminar las lesiones y controlar su evolución.
En esta guía encontrarás información clara sobre sus causas, síntomas, diagnóstico, tratamiento y prevención.
Este contenido tiene un objetivo informativo y no sustituye la consulta médica profesional.
¿Qué son las verrugas genitales y los condilomas?
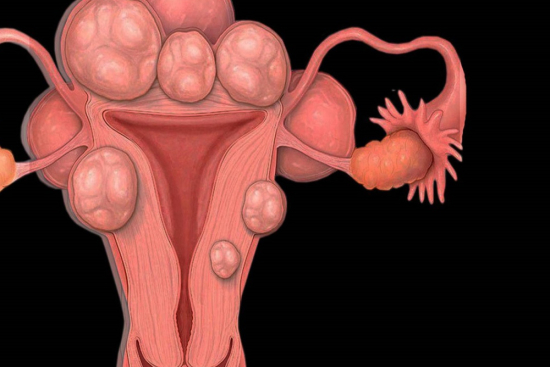
Las verrugas genitales, también llamadas condilomas acuminados, son crecimientos cutáneos o mucosos benignos que aparecen en la zona genital y anal. Se originan como consecuencia de la infección por determinadas cepas del Virus del Papiloma Humano (VPH), concretamente los serotipos 6 y 11, considerados de bajo riesgo oncogénico.
Morfológicamente, pueden presentarse de distintas formas:
- Pápulas pequeñas, lisas o rugosas, de color piel o ligeramente rosado.
- Lesiones en forma de coliflor, conocidas popularmente como «cresta de gallo» o condiloma acuminado clásico.
- Placas queratósicas planas, más difíciles de identificar a simple vista.
- Verrugas papulosas, de superficie más uniforme.
Su tamaño puede ir desde unos pocos milímetros hasta lesiones de varios centímetros en casos avanzados. Pueden aparecer de forma aislada o en grupos, y su número varía enormemente de una persona a otra.
Dato importante: Desde el punto de vista histológico, las verrugas genitales son idénticas en hombres y mujeres. La única diferencia significativa es su localización anatómica.
Localización en mujeres
En la mujer, las verrugas genitales pueden aparecer en:
- Genitales externos: labios mayores y menores, clítoris.
- Entrada y paredes de la vagina.
- Cuello del útero (cérvix).
- Zona perianal y canal anal.
- Uretra femenina (menos frecuente).
Localización en hombres
En el hombre, los condilomas suelen localizarse en:
- Pene: glande, surco balanoprepucial, prepucio y cuerpo del pene.
- Escroto.
- Zona perianal y canal anal.
- Meato uretral y uretra (con menor frecuencia, pero posible).
El Virus del Papiloma Humano (VPH): qué es y qué debes saber
El Virus del Papiloma Humano (VPH) es la infección de transmisión sexual más común a nivel mundial. Se estima que una gran parte de la población sexualmente activa entrará en contacto con el virus en algún momento de su vida.
Existen más de 200 tipos de VPH, clasificados en:
- Bajo riesgo (tipos 6 y 11): responsables de la mayoría de las verrugas genitales.
- Alto riesgo (como 16 y 18): asociados a lesiones precancerosas y ciertos tipos de cáncer.
Es fundamental comprender que una persona puede estar infectada por varios tipos de VPH simultáneamente. Y que la infección por los tipos que causan verrugas (bajo riesgo) es diferente —y no implica necesariamente— una infección por los tipos de alto riesgo oncogénico.
¿Cómo se transmiten las verrugas genitales y los condilomas?
El VPH se transmite principalmente a través del contacto directo piel con piel o mucosa con mucosa en la zona genital. No es necesario que haya penetración para que el contagio ocurra.
Las principales vías de transmisión son:
- Relaciones sexuales vaginales, la vía más frecuente de contagio.
- Relaciones sexuales anales, con alto riesgo de transmisión en ambos sentidos.
- Sexo oral, con posibilidad de transmisión orofaríngea, aunque menos común.
- Contacto genital sin penetración, simplemente el roce de las zonas infectadas puede ser suficiente.
- Transmisión perinatal, de madre a hijo durante el parto (poco frecuente pero posible, pudiendo causar papilomatosis respiratoria en el recién nacido).
Un aspecto especialmente importante: el VPH puede transmitirse aunque no haya lesiones visibles. Una persona puede ser portadora del virus y contagiarlo sin saberlo, ya que el periodo de incubación puede ir desde unas pocas semanas hasta varios meses, o incluso permanecer latente durante años.
El preservativo reduce significativamente el riesgo de contagio, pero no lo elimina por completo, ya que no cubre todas las zonas susceptibles de transmisión (escroto, zona perianal, raíz del pene).
Síntomas: ¿cómo saber si tengo verrugas genitales?
En muchos casos, la infección por VPH es completamente asintomática y la persona no desarrolla ninguna lesión visible. Sin embargo, cuando sí aparecen síntomas, los más habituales son:
- Lesiones cutáneas o mucosas visibles: protuberancias blandas, del color de la piel o ligeramente más oscuras, en la zona genital o anal.
- Picor o irritación local: especialmente frecuente en las zonas de roce o con ropa ajustada.
- Sensación de quemazón, sobre todo durante las relaciones sexuales o al orinar.
- Sangrado leve durante las relaciones sexuales o al defecar, si las verrugas están en la zona anal.
- Flujo vaginal inusual en mujeres cuando las lesiones afectan al interior de la vagina o el cuello uterino.
- Molestias al orinar si las verrugas están cerca o dentro del meato uretral.
En algunos casos, las verrugas son tan pequeñas que pasan desapercibidas hasta que son detectadas por un médico en una revisión rutinaria. Por eso la importancia de los chequeos periódicos no puede subestimarse.
Diagnóstico de las verrugas genitales y condilomas
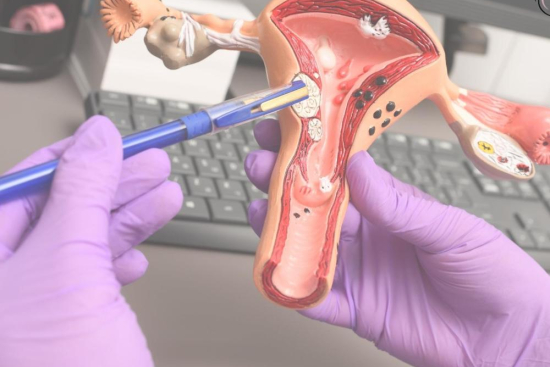
El diagnóstico de las verrugas genitales suele comenzar con una exploración visual realizada por un médico especialista. En función de la localización de las lesiones, pueden ser necesarios procedimientos complementarios:
Exploración visual directa
Es el primer y más importante paso diagnóstico. El médico examina la zona genital y perianal para identificar lesiones características. En ocasiones, se usa ácido acético diluido (solución al 5 %) para hacer más visibles lesiones subclínicas que no se aprecian a simple vista.
Anoscopia
Cuando se sospecha la presencia de condilomas en el canal anal, se realiza una anoscopia: una exploración endoscópica que permite visualizar el interior del canal anal con claridad y precisión.
Uretroscopia
En hombres con lesiones cerca del meato uretral o síntomas urinarios, puede indicarse una uretroscopia para explorar el interior de la uretra y descartar la presencia de condilomas intrauretrales.
Colposcopia y citología cervicovaginal (Pap smear)
En mujeres, una evaluación ginecológica exhaustiva es imprescindible. La colposcopia permite examinar el cuello uterino con magnificación, y la citología cervicovaginal (conocida como Papanicolaou) permite tomar muestras de células para detectar anomalías asociadas al VPH o lesiones precancerosas.
Biopsia
Cuando hay dudas diagnósticas, cuando las lesiones tienen un aspecto atípico o cuando no responden al tratamiento habitual, puede realizarse una pequeña biopsia de la lesión para análisis histológico.
Pruebas moleculares (PCR)
En algunos contextos clínicos, especialmente para identificar el genotipo exacto del VPH, pueden realizarse pruebas moleculares mediante PCR (reacción en cadena de la polimerasa). Esto es especialmente relevante en mujeres con citologías alteradas, para estratificar el riesgo oncológico.
Importante: Si tu pareja sexual tiene verrugas genitales o condilomas, también deberías realizarte una revisión médica, incluso si no presentas síntomas visibles.
Factores de riesgo: ¿quién es más vulnerable?
Aunque cualquier persona sexualmente activa puede infectarse por el VPH, ciertos factores aumentan el riesgo de desarrollar verrugas genitales:
- Múltiples parejas sexuales: a mayor número de parejas, mayor exposición al virus.
- Inicio temprano de las relaciones sexuales: el sistema inmune aún no está completamente maduro.
- Sistema inmunitario debilitado: personas con VIH, sometidas a quimioterapia o con inmunosupresión crónica tienen más riesgo de desarrollar lesiones extensas o resistentes al tratamiento.
- No usar preservativo: el riesgo de contagio es significativamente mayor sin protección.
- Antecedentes de otras ITS: coinfecciones como herpes, clamidia o gonorrea pueden facilitar la entrada del VPH.
- Tabaquismo: el tabaco reduce la eficacia del sistema inmunitario local y se asocia con peores resultados en lesiones cervicales relacionadas con el VPH.
- No estar vacunado contra el VPH: la ausencia de inmunización aumenta considerablemente el riesgo.
Complicaciones posibles: lo que ocurre si no se tratan
Las verrugas genitales en sí mismas son lesiones benignas y no ponen en riesgo la vida. Sin embargo, si se dejan sin tratar o se ignoran, pueden surgir complicaciones:
- Crecimiento y extensión de las lesiones: sin tratamiento, las verrugas pueden multiplicarse, aumentar de tamaño y extenderse a zonas más amplias, dificultando su eliminación posterior.
- Mayor riesgo de transmisión a la pareja: cuanto más tiempo permanezcan las lesiones activas, mayor es el riesgo de contagio.
- Impacto psicológico y emocional: la presencia de verrugas genitales puede generar ansiedad, baja autoestima, problemas en la vida sexual y relacional, y estigma social.
- Complicaciones durante el embarazo: en mujeres embarazadas, las verrugas pueden crecer significativamente por los cambios hormonales e inmunológicos. En casos raros, pueden obstruir el canal del parto.
- Papilomatosis respiratoria recurrente: en casos muy infrecuentes, el VPH puede transmitirse al recién nacido durante el parto y provocar papilomatosis en la laringe, una complicación seria pero rara.
ACLARACIÓN IMPORTANTE SOBRE EL RIESGO DE CÁNCER:
Los tipos de VPH que causan verrugas genitales (VPH 6 y 11) son de bajo riesgo oncogénico y NO están asociados al desarrollo de cáncer. El riesgo de transformación maligna proviene de los tipos de alto riesgo (16, 18, 31, 33, etc.), que generalmente NO producen verrugas visibles.
Sin embargo, una persona puede estar coinfectada por tipos de bajo Y alto riesgo simultáneamente. Por eso, el seguimiento médico con citologías periódicas y exploración ginecológica o urológica es imprescindible en cualquier persona con antecedentes de infección por VPH.
Opciones de tratamiento de las verrugas genitales
El objetivo del tratamiento es eliminar las lesiones visibles, aliviar los síntomas y reducir el riesgo de contagio. Es importante entender que ningún tratamiento erradica el virus del organismo, y que las recurrencias son posibles, especialmente en las primeras semanas o meses tras la eliminación.
La elección del tratamiento depende de múltiples factores: número, tamaño y localización de las verrugas, estado inmunológico del paciente, preferencias personales y experiencia del médico.
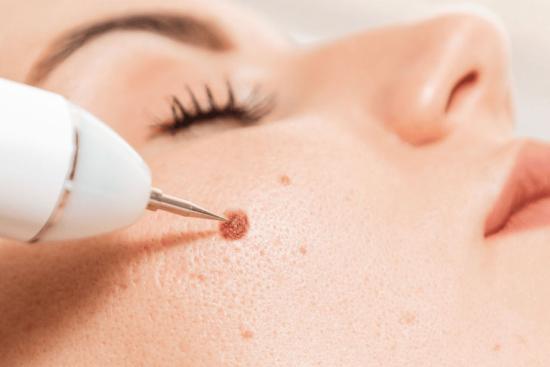
Tratamiento con láser CO₂ (el más eficaz en lesiones resistentes)
El láser de dióxido de carbono (CO₂) es considerado por muchos especialistas el tratamiento de referencia para las verrugas genitales extensas, recurrentes o resistentes a otros métodos.
Funciona vaporizando con extrema precisión el tejido afectado, sin dañar el tejido sano adyacente. Sus ventajas son:
- Alta tasa de éxito: en manos expertas, la tasa de eliminación completa supera el 90 %, con una tasa de recurrencia del 8 % (frente al 40 % con médicos sin experiencia específica).
- Precisión milimétrica que protege el tejido sano.
- Mínimo sangrado y menor riesgo de cicatrices frente a la cirugía convencional.
- Especialmente indicado para lesiones intrauretrales, intraanales o cervicales.
- Seguro durante el embarazo en casos seleccionados.
Referencia científica: El láser CO₂ es uno de los tratamientos más eficaces para las verrugas genitales, con altas tasas de efectividad (hasta el 90 % en algunos estudios) y tasas de recurrencia variables según los pacientes y la duración del seguimiento.
Crioterapia (nitrógeno líquido)
La crioterapia consiste en aplicar nitrógeno líquido directamente sobre las verrugas para destruirlas por congelación. Es un método sencillo, rápido y que puede realizarse en consulta sin anestesia general.
- Requiere varias sesiones (generalmente 2-4) con intervalos de 1-2 semanas.
- Eficaz para verrugas pequeñas y localizadas.
- Puede producir ampollas y molestias transitorias en la zona tratada.
- Tasa de aclaramiento: aproximadamente 60-90 % tras varias sesiones.
Medicamentos tópicos (aplicación local)
Existen varios tratamientos tópicos que el paciente puede aplicarse en casa o que administra el médico en consulta:
- Imiquimod (5 % o 3,75 %): estimula el sistema inmunitario local para combatir el virus. Se aplica 3 veces por semana durante hasta 16 semanas. Puede producir irritación local.
- Podofilotoxina (0,5 %): destruye el tejido de las verrugas por acción directa. Se aplica en ciclos de 3 días seguidos, con 4 días de descanso. No debe usarse durante el embarazo.
- Ácido tricloroacético (TCA 80-90 %): destruye las verrugas por coagulación química. Lo aplica el médico en consulta. Eficaz en lesiones húmedas o pequeñas. Puede requerir varias aplicaciones.
- Sinecatechinas (ungüento al 15 %): extracto de té verde con actividad antiviral e inmunomoduladora. Indicado en adultos inmunocompetentes con verrugas externas.
Cirugía con escisión
La extirpación quirúrgica mediante bisturí, tijeras o electrocauterio es otra opción, especialmente cuando las verrugas son grandes, pediculadas o resistentes a otros tratamientos.
- Permite eliminar todas las lesiones en una sola sesión.
- Requiere anestesia local o general según el caso.
- Mayor riesgo de cicatrices en comparación con el láser.
- Tiempo de recuperación: 1-3 semanas según extensión.
Inyecciones de interferón
En casos muy resistentes al tratamiento, pueden usarse inyecciones de interferón intralesional, que estimulan el sistema inmune local. Su uso está más limitado por los posibles efectos secundarios (fiebre, malestar general) y el coste del tratamiento.
Tratamiento de verrugas genitales en Turquía
Turquía se ha consolidado en los últimos años como un destino de referencia en salud sexual, combinando tecnología médica de vanguardia, profesionales altamente cualificados y un enfoque integral del bienestar del paciente.
Los centros especializados como los que trabajan con Turquía Santé ofrecen ventajas objetivas:
- Equipos de última generación: tecnología láser CO₂ de alta precisión y quirófanos equipados con sistemas de filtración del aire para procedimientos urológicos y ginecológicos seguros.
- Equipo multidisciplinar: ginecólogos, urólogos, dermatólogos e infectólogos trabajando de forma coordinada para ofrecer el diagnóstico y tratamiento más adecuado para cada paciente.
- Enfoque personalizado: cada caso es evaluado de forma individualizada, teniendo en cuenta el tipo de lesión, la localización, el perfil inmunológico del paciente y sus preferencias.
- Confidencialidad total: el proceso se gestiona con el máximo respeto a la intimidad del paciente.
- Seguimiento postoperatorio incluido: el control médico tras el procedimiento es esencial para detectar posibles recurrencias de forma temprana.
Es importante aclarar que, como en cualquier decisión médica, la elección del centro y del tratamiento debe estar basada en la evaluación individualizada del paciente. Los resultados pueden variar según el tipo y extensión de las lesiones, el estado inmunológico y la adherencia al seguimiento posterior.
¿Cuándo debes consultar a un especialista?
No lo postergues. Existen señales claras que indican que es momento de buscar atención médica, tanto en hombres como en mujeres:
- Detectas una protuberancia, bulto o lesión inusual en la zona genital o anal, ya sea en el pene, vulva, vagina o escroto.
- Sientes picor, ardor o irritación persistente en la zona íntima sin causa aparente.
- Tu pareja te informa de que tiene o ha tenido verrugas genitales o diagnóstico de VPH.
- Llevas tiempo sin realizarte revisiones ginecológicas o urológicas.
- Has tenido relaciones sexuales de riesgo (sin preservativo o con múltiples parejas).
- Presentas sangrado genital o anal inexplicado.
- Estás embarazada o tu pareja está embarazada y existen antecedentes de VPH.
En todos estos casos, un médico especialista —ginecólogo, urólogo o dermatólogo— puede ofrecer un diagnóstico preciso y orientarte sobre el mejor tratamiento. La detección temprana mejora el pronóstico tanto en hombres como en mujeres.