Каждый год тысячи людей месяцами живут с болями в животе, хронической диареей и усталостью, и не подозревают, что причиной может быть воспалительное заболевание кишечника. ВЗК не всегда громко заявляет о себе, но при отсутствии лечения способно необратимо изменить структуру кишечника и существенно снизить качество жизни.
По данным международных эпидемиологических исследований, в мире насчитывается более 6–8 миллионов пациентов с воспалительными заболеваниями кишечника (ВЗК), и заболеваемость продолжает расти, в том числе в странах, где она ранее считалась низкой.
Понимание природы этих заболеваний, их раннее выявление и правильно подобранное лечение позволяют не только контролировать симптомы, но и сохранять высокое качество жизни на долгие годы.
Что такое воспалительные заболевания кишечника?
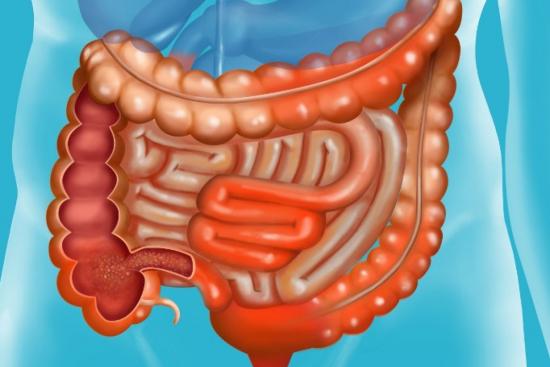
Воспалительное заболевание кишечника (ВЗК), это хроническое иммуноопосредованное заболевание желудочно-кишечного тракта, характеризующееся периодами обострений и ремиссий. В основе патологии лежит нарушение иммунного ответа, при котором организм воспринимает собственные ткани кишечника как чужеродные и атакует их.
Основные формы ВЗК
К основным формам ВЗК относятся два клинически различных заболевания, представленных в таблице ниже:
| Заболевание | Локализация | Особенности |
| Болезнь Крона (БК) | Любой отдел ЖКТ (от рта до заднего прохода) | Трансмуральное воспаление (поражаются все слои стенки кишки) |
| Язвенный колит (ЯК) | Толстая кишка, преимущественно прямая | Поверхностное воспаление слизистой оболочки |
Важно: Несмотря на схожие симптомы, болезнь Крона и язвенный колит, различные заболевания с разными механизмами развития, течением и подходами к лечению.
Причины и факторы риска ВЗК
Этиология воспалительных заболеваний кишечника многофакторна и до конца не изучена. Современная наука выделяет несколько ключевых механизмов:
Генетическая предрасположенность
Исследования выявили более 200 генетических локусов, связанных с риском развития ВЗК. Наличие родственников первой линии с болезнью Крона или язвенным колитом увеличивает вероятность заболевания в 4–10 раз.
Нарушение микробиома кишечника
У пациентов с ВЗК наблюдается дисбиоз, нарушение состава кишечной микрофлоры, снижение разнообразия бактериальных видов и изменение соотношения «полезных» и «вредных» микроорганизмов.
Иммунологические нарушения
Патологическая активация Т-лимфоцитов и выброс провоспалительных цитокинов (ФНО-α, ИЛ-6, ИЛ-12/23) приводят к хроническому воспалению слизистой оболочки кишечника.
Факторы окружающей среды
- Курение (повышает риск болезни Крона, снижает риск ЯК)
- Западная диета с высоким содержанием жиров и рафинированных углеводов
- Приём антибиотиков в раннем детстве
- Урбанизация и снижение контакта с природными микроорганизмами
- Хронический стресс
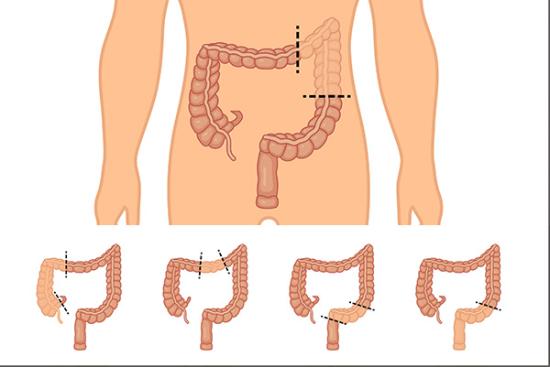
Болезнь Крона: симптомы, диагностика и лечение
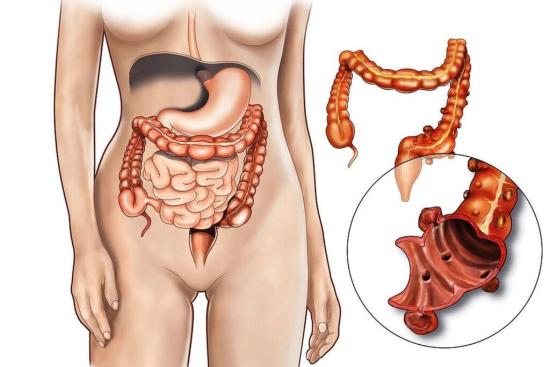
Болезнь Крона, хроническое гранулематозное воспаление, способное поразить любой участок пищеварительного тракта. Наиболее часто поражаются терминальный отдел подвздошной кишки и толстая кишка. Воспаление носит трансмуральный характер, то есть захватывает все слои кишечной стенки, что объясняет склонность к образованию свищей и стриктур.
Симптомы болезни Крона
Клиническая картина варьируется в зависимости от локализации поражения. Наиболее типичные симптомы:
- Хроническая боль в животе и спазмы (чаще в правой подвздошной области)
- Диарея продолжительностью более 4 недель
- Примесь крови в стуле
- Субфебрильная температура (до 38°C)
- Значительная потеря веса и нарушение питания
- Тошнота и рвота
- Анемия
- Перианальные поражения (трещины, свищи, абсцессы)
- Внекишечные проявления: артрит, поражения кожи (узловатая эритема), заболевания глаз (увеит)
Коварство болезни Крона состоит в том, что у ряда пациентов симптомы могут быть минимальными или отсутствовать вовсе, что задерживает постановку диагноза и повышает риск осложнений.
Осложнения болезни Крона
При недостаточном лечении болезнь Крона может привести к:
- Стриктурам (стеноз кишечника), сужение просвета кишки с развитием кишечной непроходимости
- Свищам, патологическим ходам между петлями кишечника, мочевым пузырём, кожей
- Абсцессам, гнойным полостям в брюшной полости или перианальной зоне
- Мальабсорбции, нарушению всасывания питательных веществ
- Повышенному риску онкологических заболеваний ЖКТ
Диагностика болезни Крона
Диагноз устанавливается на основании комплекса данных:
- Колоноскопия с биопсией, золотой стандарт: позволяет визуализировать слизистую и взять ткань на гистологическое исследование
- МРТ-энтерография, оптимальный метод оценки поражения тонкой кишки и выявления свищей
- УЗИ кишечника, неинвазивный метод для мониторинга активности воспаления
- Видеокапсульная эндоскопия, при поражении тонкой кишки, недоступном для стандартной эндоскопии
- Лабораторные тесты: СРБ, СОЭ, общий анализ крови, кальпротектин кала, уровень альбумина
Лечение болезни Крона
Терапия подбирается в зависимости от степени активности, локализации и наличия осложнений:
Индукция ремиссии
- Кортикостероиды (преднизолон, будесонид)
- Антибиотики (метронидазол, ципрофлоксацин), при перианальных поражениях
Поддержание ремиссии
- Иммунодепрессанты: азатиоприн, 6-меркаптопурин, метотрексат
- Биологические препараты: инфликсимаб, адалимумаб (анти-ФНО), устекинумаб (анти-ИЛ-12/23), ведолизумаб (анти-интегрин)
- Малые молекулы: ингибиторы JAK (упадацитиниб)
Клеточная терапия
Пациентам с рефрактерными перианальными свищами может быть предложено лечение препаратами на основе стволовых клеток (даксибуцел), инновационный метод, показавший высокую эффективность в клинических исследованиях.
Хирургическое лечение
показано при стриктурах, абсцессах, свищах, резистентных к медикаментозной терапии, а также при кровотечениях.
Язвенный колит: симптомы, диагностика и лечение
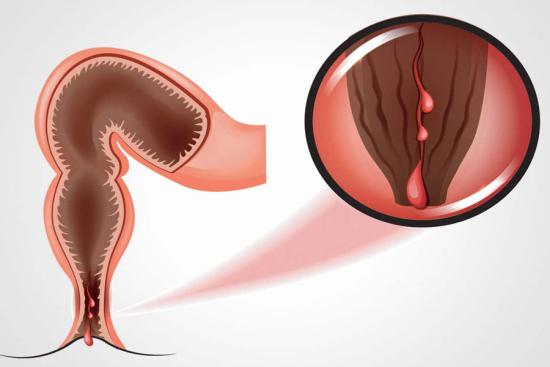
Язвенный колит (ЯК), хроническое воспалительное заболевание, поражающее слизистую оболочку толстой кишки. Воспаление начинается в прямой кишке и может распространяться в проксимальном направлении, охватывая сигмовидную, нисходящую и, в тяжёлых случаях, всю толстую кишку (тотальный колит).
Симптомы язвенного колита
Клиническая картина зависит от степени и протяжённости поражения, однако наиболее характерны следующие проявления:
- Частая диарея, часто с примесью крови и слизи
- Императивные позывы к дефекации (тенезмы)
- Боли и спазмы в нижней части живота, преимущественно слева
- Чувство неполного опорожнения кишечника
- Хроническая усталость и снижение работоспособности
- Лихорадка при выраженной активности воспаления
- Анемия вследствие хронической кровопотери
Важно: в ряде случаев заболевание может начинаться постепенно, с минимальных симптомов, что приводит к поздней диагностике.
Осложнения язвенного колита
При отсутствии адекватного контроля заболевание может приводить к серьёзным последствиям:
- Токсический мегаколон, опасное расширение толстой кишки с риском перфорации
- Обильные кишечные кровотечения
- Перфорация кишечника и перитонит
- Повышенный риск колоректального рака при длительном течении
- Дегидратация и электролитные нарушения при тяжёлых формах диареи
Диагностика язвенного колита
Диагноз устанавливается на основании сочетания эндоскопических, лабораторных и гистологических данных:
- Колоноскопия с биопсией, ключевой метод диагностики, позволяющий оценить непрерывность воспаления и степень поражения
- Лабораторные маркеры воспаления: С-реактивный белок (СРБ), СОЭ
- Фекальный кальпротектин, важный неинвазивный маркер активности воспаления
- Копрологические исследования, исключение инфекционной природы диареи
- КТ или МРТ-колонография, при осложнённых или неясных случаях
Лечение язвенного колита
Терапия направлена на достижение и поддержание ремиссии, а также профилактику осложнений.
Индукция ремиссии
- Аминосалицилаты (месалазин), препараты первой линии при лёгких и среднетяжёлых формах
- Глюкокортикостероиды (преднизолон, будесонид), при активном воспалении
- Биологическая терапия при среднетяжёлых и тяжёлых формах
Поддержание ремиссии
- Месалазин в длительном режиме
- Иммунодепрессанты (азатиоприн, 6-меркаптопурин) при частых рецидивах
- Биологические препараты: анти-TNF (инфликсимаб, адалимумаб), анти-интегрины (ведолизумаб), ингибиторы IL-12/23 (устекинумаб)
- Ингибиторы JAK (тофацитиниб, упадацитиниб) при резистентных формах
Сравнение болезни Крона и язвенного колита
Несмотря на общую природу воспалительных заболеваний кишечника, эти две патологии имеют принципиальные различия:
- Болезнь Крона может поражать любой отдел ЖКТ, язвенный колит, только толстую кишку
- При болезни Крона воспаление трансмуральное, при ЯК, поверхностное
- Для болезни Крона характерны свищи и стриктуры, для ЯК, кровотечения и токсический мегаколон
- Хирургическое лечение при ЯК часто приводит к излечению, тогда как при болезни Крона заболевание может рецидивировать
Внекишечные проявления ВЗК
Обе формы воспалительных заболеваний кишечника могут сопровождаться системными проявлениями:
- Поражения суставов (артрит, сакроилеит)
- Кожные проявления (узловатая эритема, пиодермия гангренозная)
- Офтальмологические осложнения (увеит, эписклерит)
- Поражения печени и желчевыводящих путей (первичный склерозирующий холангит, особенно при ЯК)
Эти внекишечные проявления в некоторых случаях могут предшествовать кишечным симптомам, затруднять диагностику и требуют мультидисциплинарного подхода для улучшения общего прогноза у пациентов с ВЗК.
Жизнь с ВЗК: рекомендации пациентам
ВЗК, хроническое заболевание, но при правильном ведении большинство пациентов достигают стойкой ремиссии и ведут полноценную жизнь. Соблюдение нескольких принципов существенно снижает риск обострений.
Регулярные визиты к гастроэнтерологу и строгое соблюдение режима приёма препаратов, основа успешного лечения. Самостоятельная отмена терапии в ремиссии является наиболее частой причиной тяжёлых обострений. Питание при ВЗК не требует жёстких ограничений в ремиссии, однако в период обострения рекомендуется щадящая диета с достаточным потреблением белка. Ведение пищевого дневника помогает выявить индивидуальные триггеры.
Психологическое состояние тесно связано с активностью болезни: стресс, доказанный триггер обострений при ВЗК. Техники управления стрессом, психологическая поддержка и группы взаимопомощи улучшают как эмоциональное состояние, так и клинические исходы. Физическая активность умеренной интенсивности в ремиссии не только безопасна, но и рекомендована: она снижает воспаление, улучшает состав микробиома и повышает качество жизни.