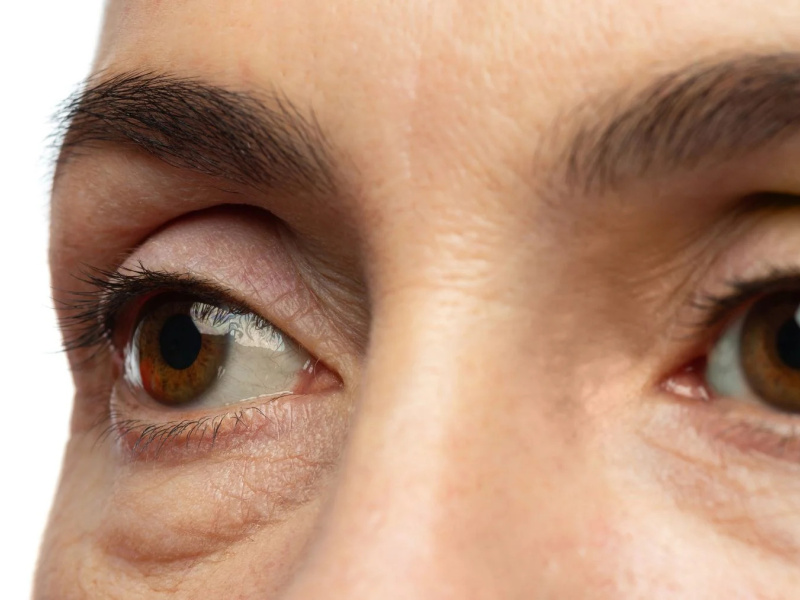
Вы заметили постоянную припухлость под глазами, чуть выше скул, которая не проходит, несмотря на отдых или обычные процедуры? Возможно, вы имеете дело с так называемыми малярными мешками. Их часто путают с темными кругами или мешками под глазами, но они совершенно разные и иногда более стойкие.
Что такое мешки под глазами?
Малярные мешки (англ. malar bags или malar mounds) — это локализованные мягкотканные уплотнения или отёки, расположенные в верхней части скуловой области. Они формируются непосредственно под нижним краем орбиты, нередко простираясь к наружному углу глаза.
В отличие от классических мешков под глазами, малярные мешки обусловлены не грыжей орбитальной жировой клетчатки и не избытком кожи, а преимущественно застоем лимфатической жидкости, снижением тонуса глубоких тканей и возрастными изменениями связочного аппарата лица.
Анатомически эта зона богата лимфатическими сосудами и особенно чувствительна к нарушениям микроциркуляции, задержке воды и хроническому воспалению. Именно поэтому отёк здесь формируется быстро и сохраняется надолго.
В чем разница с другими видами одутловатости?
Эти три состояния легко спутать, поскольку все они расположены в одной зоне лица. Однако их причины и особенности принципиально различны:
| Тип мешка | Расположение | Основная причина |
| Мешки под глазами | Под нижним веком | Грыжа орбитального жира, дряблость кожи |
| Темные круги | Под глазами (изменение цвета кожи) | Усталость, тонкая кожа, генетика, пигментация |
| Малярные карманы | В верхней части скуловой области | Отёк, застой лимфы, снижение тонуса тканей |
Малярные мешки часто более заметны в вертикальном положении и могут временно исчезать в положении лежа.
Как распознать малярные мешки?
Малярные мешки - это твердые припухлости под глазами, часто симметричные по форме, которые придают лицу усталый или «одутловатый» вид. В отличие от жировых мешков, они менее подвижны и не поддаются традиционным методам лечения, таким как кремы или легкий массаж.
Вот типичные признаки, на которые следует обратить внимание:
- Локальная припухлость над скулами, которая не болезненна, но выглядит некрасиво.
- Бугристость или припухлость в средней трети лица, часто заметная при пробуждении.
- Ощущение напряжения или тяжести, причем заметного улучшения не наступает, несмотря на отдых.
- Резистентность к традиционным методам лечения, в результате чего лечение в домашних условиях может быть затруднено.
Почему появляются малярные мешки? Причины и факторы риска
Малярные мешки не связаны с простым недосыпанием или избытком жира. Их появление обусловлено сочетанием генетических, физиологических факторов и образа жизни.
Генетическая предрасположенность
Это одна из наиболее частых причин. У некоторых людей анатомия лимфатической системы и строение скуловой области предрасполагают к ранему формированию малярных мешков — иногда уже в 20–30 лет. Если у ваших родственников была аналогичная проблема, риск существенно возрастает.
Возрастные изменения
С возрастом кожа и глубокие ткани теряют эластичность. Связки, удерживающие мягкие ткани, ослабевают, лимфатический дренаж становится менее эффективным, что ведёт к застою жидкости в скуловой зоне. По данным пластических хирургов, именно возрастная атония тканей является ведущей причиной малярных мешков у пациентов после 40 лет.
Задержка воды
Избыток соли в рационе, недостаточное потребление воды, малоподвижный образ жизни — всё это замедляет выведение жидкости из тканей. Скуловая зона, анатомически предрасположенная к застою, реагирует на эти факторы одной из первых.
Аллергия и хронический синусит
Хронические воспалительные процессы в носоглотке (аллергический ринит, синусит, полипоз) создают повышенное давление на лимфатические и венозные каналы скуловой области, что провоцирует её постоянную отёчность.
Образ жизни
Хроническое недосыпание, регулярное употребление алкоголя и курение оказывают прямое негативное влияние на качество тканей и микроциркуляцию. Они способствуют системному воспалению, ухудшают лимфатический дренаж и ускоряют возрастную деградацию кожи.
Гормональные факторы
Колебания гормонального фона (менструальный цикл, беременность, менопауза) нередко усиливают задержку жидкости в тканях, что временно увеличивает выраженность малярных мешков.
Натуральные решения и профилактические меры
Если малярные мешки выражены умеренно и носят преимущественно функциональный характер (задержка жидкости), следующие меры помогут сдержать их прогрессирование:
- Достаточная гидратация: не менее 1,5–2 литров воды в день для поддержания нормального лимфатического дренажа.
- Ограничение соли: снижение потребления натрия уменьшает задержку воды в тканях.
- Положение во сне: слегка приподнятое положение головы (дополнительная подушка) предотвращает накопление жидкости в подглазничной зоне.
- Лимфодренажный самомассаж: мягкие движения по направлению от внутреннего к внешнему углу глаза, затем вниз по боковой поверхности шеи — стимулируют отток лимфы.
- Охлаждающие процедуры: холодные компрессы или нефритовые роллеры по утрам активизируют микроциркуляцию и временно уменьшают отёк.
- Физическая активность: регулярные умеренные нагрузки улучшают общую циркуляцию и лимфодренаж.
Важно: эти меры могут уменьшить выраженность малярных мешков при умеренном отёке, но, как правило, не устраняют их полностью — особенно если проблема существует длительно или имеет анатомическую основу.
Нехирургические методы лечения малярных мешков
Нехирургические процедуры наиболее эффективны при умеренной выраженности отёка, на ранних стадиях или в сочетании с хирургическим лечением для поддержания результата.
Медицинский лимфатический дренаж
Профессиональный лимфодренажный массаж — ручной или с применением аппаратных технологий (микротоки, прессотерапия) — стимулирует движение лимфы и помогает устранить её застой в скуловой зоне. Курс из 6–10 сеансов обеспечивает видимое улучшение при отёчном типе малярных мешков. Результат носит временный характер и требует регулярного повторения.
Радиочастотный лифтинг (RF-терапия)
Радиочастотное воздействие прогревает глубокие слои тканей, стимулирует выработку коллагена и улучшает микроциркуляцию. Кожа становится более плотной и подтянутой, отёчность уменьшается. Курс обычно составляет 4–8 сеансов; результат развивается постепенно в течение 2–3 месяцев. Противопоказания: металлические импланты в зоне воздействия, беременность, онкологические заболевания.
Мезотерапия и биоревитализация
Микроинъекции активных компонентов — жидкой гиалуроновой кислоты (non-cross-linked), витамина С, пептидов или рутозида — улучшают качество кожи, укрепляют хрупкие капилляры и ограничивают проявление отёков. Курс — 3–4 процедуры с интервалом 2–4 недели. Эффект — улучшение текстуры и тонуса кожи, частичное уменьшение отёчности. Временные побочные эффекты: небольшие гематомы, покраснение в зоне инъекций.
Стратегические инъекции гиалуроновой кислоты
В ряде случаев цель — не устранение малярного мешка, а визуальная гармонизация контуров лица. Введение филлера на основе гиалуроновой кислоты в область слёзной борозды или скуловых возвышений сглаживает переход между зонами и делает мешок менее заметным. Это не устраняет причину, но создаёт оптический эффект. Важно: данная процедура должна выполняться только опытным специалистом, так как неправильное введение в этой зоне может усилить отёчность.
HIFU (высокоинтенсивный фокусированный ультразвук)
HIFU воздействует на глубокие слои кожи и SMAS (поверхностную мышечно-апоневротическую систему), стимулируя неоколлагеногенез и обеспечивая постепенный лифтинг-эффект. Процедура проводится без игл и разрезов; результат развивается в течение 2–3 месяцев и сохраняется до 12–18 месяцев. Подходит пациентам с умеренным провисанием тканей. Противопоказана при активных воспалительных процессах в зоне воздействия, металлических имплантах.
Хирургическое лечение малярных мешков
Когда малярные мешки выражены значительно, существуют длительно и не реагируют на консервативные методы, хирургическое вмешательство является наиболее эффективным и долгосрочным решением.
Нижняя блефаропластика
Это операция на нижнем веке, в ходе которой хирург корректирует избыток кожи, перераспределяет или удаляет грыжи орбитального жира и устраняет отвисание тканей подглазничной области. При малярных мешках нижняя блефаропластика часто дополняется работой со средней зоной лица.
Ожидаемые результаты: более молодой и отдохнувший вид, устранение постоянной отёчности, улучшение контура нижнего века и скуловой зоны. Результат стойкий — 7–15 лет.
Реабилитация: отёк и гематомы в течение 10–14 дней, возвращение к социальной активности — через 2–3 недели, окончательный результат — через 2–3 месяца.
Возможные риски: асимметрия, рубцы (минимальны при трансконъюнктивальном доступе), временное нарушение чувствительности, в редких случаях — выворот нижнего века (эктропион).
Подтяжка средней зоны лица (малярный лифтинг)
Эта процедура направлена непосредственно на скуловую область и долину слёз. Хирург поднимает и фиксирует опустившиеся мягкие ткани, восстанавливая молодой контур скул и устраняя причину малярных мешков — атонию тканей. Часто выполняется в сочетании с нижней блефаропластикой для комплексного омоложения средней трети лица.
Предварительная диагностика: перед операцией необходима консультация пластического хирурга или офтальмолога (орбитальной зоны) для точного определения природы припухлости. В сложных или неясных случаях могут быть назначены МРТ или КТ для исключения других патологий (кисты, сосудистые аномалии, воспалительные процессы).
Противопоказания к лечению
Перед выбором метода лечения важно учитывать общие противопоказания:
- Активные инфекционные или воспалительные процессы в зоне воздействия.
- Онкологические заболевания (особенно для аппаратных методов).
- Беременность и период лактации.
- Нарушения свёртываемости крови.
- Индивидуальная непереносимость компонентов препаратов (для инъекционных методов).
- Аутоиммунные заболевания (относительное противопоказание, требует консультации).
Когда обратиться к специалисту?
Рекомендуем не откладывать консультацию, если:
- Припухлость сохраняется постоянно, независимо от отдыха и ухода.
- Она нарастает со временем или выражена несимметрично.
- Домашние методы не дают никакого эффекта.
- Отёчность сопровождается дискомфортом, ощущением давления или другими симптомами.
Только специалист — пластический хирург, врач-косметолог или офтальмолог — способен поставить точный диагноз и предложить лечение, соответствующее вашей анатомии, типу кожи и эстетическим ожиданиям.
В клиниках Турции, с которыми сотрудничает Turquie Santé, доступен полный спектр методов лечения малярных мешков: от медицинского лимфодренажа и аппаратных процедур до нижней блефаропластики и малярного лифтинга. Все вмешательства проводятся сертифицированными специалистами с многолетним опытом в эстетической хирургии и медицине.