Какая бариатрическая операция подойдёт именно вам?
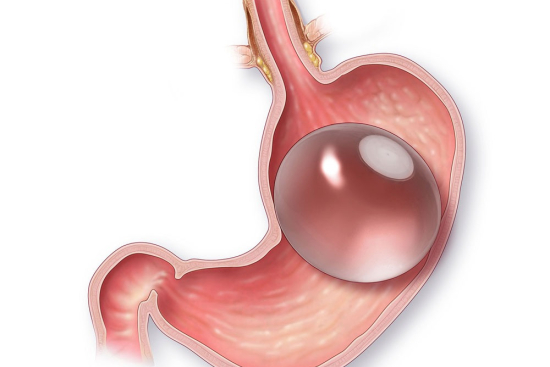
Выбор метода лечения ожирения зависит от множества факторов. Прежде всего это степень ожирения, измеряемая индексом массы тела (ИМТ). При умеренном ожирении часто применяют внутрижелудочный баллон, который занимает часть желудка и создаёт чувство насыщения. Он остаётся в организме от 6 до 12 месяцев.
Когда ожирение переходит в более тяжёлую форму, врачи обычно рекомендуют рукавную гастропластику. Эта операция уменьшает объём желудка примерно на 75%, оставляя его в форме узкого рукава. Потеря веса происходит как за счёт ограничения порций, так и благодаря снижению выработки гормона голода.
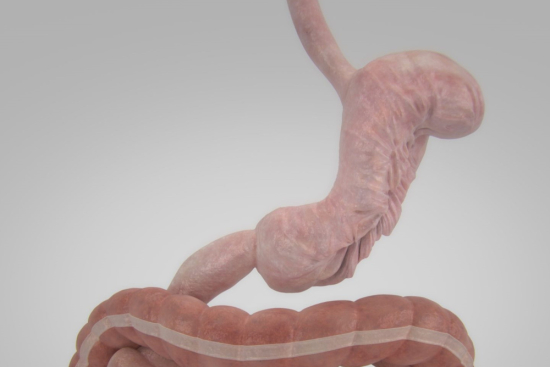
Желудочное шунтирование применяется при наиболее тяжёлых формах ожирения, когда ИМТ превышает 40 кг/м², особенно если есть сопутствующие заболевания. При этой процедуре часть желудка соединяют напрямую с тонким кишечником, минуя часть пищеварительного тракта. Эффект двойной: ограничение объёма пищи и снижение её всасывания.
Бандажирование желудка сегодня используется реже, но остаётся вариантом для пациентов с умеренным ожирением, так как процедура обратима.
Факторы, влияющие на выбор операции
Консультация с хирургом-специалистом — критически важный этап. Врач оценивает не только цифры на весах, но и полный профиль пациента. Возраст имеет значение: молодые пациенты часто лучше переносят более агрессивные методы. Пожилые люди могут требовать щадящего подхода.
Наличие сопутствующих заболеваний существенно влияет на выбор. Диабет второго типа, гипертония, апноэ сна, проблемы с суставами — всё это учитывается. Некоторые операции более эффективны при диабете, другие лучше подходят для пациентов с проблемами печени.
Хирургические риски оценивают индивидуально. История предыдущих операций на животе, состояние сердца и лёгких, функция почек — всё играет роль. Полное медицинское обследование перед бариатрической процедурой обязательно.
Психологическая готовность пациента нередко определяет успех больше, чем сама операция. Врачи оценивают мотивацию, понимание образа жизни после вмешательства, способность придерживаться новых пищевых привычек.
Предоперационная подготовка
Этап подготовки начинается с детальной оценки здоровья. Анализы крови, исследование функции печени и почек, проверка уровня витаминов — стандартный набор. Многие пациенты имеют недостаток железа, витамина B12, кальция; это нужно корректировать ещё до операции.
Эндоскопия желудка часто входит в протокол подготовки, чтобы исключить язвы, гастрит или другие патологии. Это снижает риск осложнений после вмешательства.
Рекомендуется снизить вес на 5–10% до операции, если это возможно. Даже такое скромное снижение упростит хирургический доступ, снизит нагрузку на сердце и печень во время процедуры. Некоторые клиники предлагают низкокалорийную диету в течение 2–4 недель перед операцией.
Обсуждение образа жизни после вмешательства — не менее важная часть подготовки. Пациент должен понять, что произойдёт: как изменится аппетит, какие продукты станут непереносимыми, какие витамины придётся принимать пожизненно. Образовательные сессии с диетологом, посещение групп поддержки помогают сформировать правильные ожидания.
Основные типы бариатрических операций
Внутрижелудочный баллон. Катетер вводят через рот, доводят до желудка и наполняют солевым раствором. Баллон занимает до 50% объёма желудка. Процедура длится 15–20 минут, проводится под седацией. Среднее снижение веса составляет 10–15 кг за период нахождения баллона. После извлечения прибора вес может частично вернуться, если не изменить пищевые привычки.
Рукавная гастропластика. Часть желудка удаляется хирургически, остаток формируют в трубочку. Это необратимая операция, требует разреза 3–5 см (при лапароскопии). Потеря веса обычно составляет 50–60% от избыточного веса в течение года. Операция относительно безопаснее шунтирования, так как пищеварение остаётся почти естественным.
Желудочное шунтирование. Самая сложная операция из этого набора. Хирург создаёт маленький кармашек из верхней части желудка и соединяет его с тонким кишечником, обходя большую часть желудка и часть кишечника. Пациент теряет вес за счёт двух механизмов одновременно. Потеря веса может достигать 70–80% от избыточного. Но осложнения потенциально серьёзнее: демпинг-синдром (быстрое опорожнение желудка, сопровождаемое потливостью, учащённым сердцебиением), дефицит витаминов, возможны язвы.
Желудочное бандажирование. Силиконовый или пластиковый бандаж помещают вокруг верхней части желудка, создавая узкое отверстие. Бандаж можно регулировать через инъекции через кожу. Процедура менее инвазивна, чем другие, но эффективность ниже. Потеря веса в среднем 40–50% избыточного. Требует частого контроля и регулировок. Возможны миграция бандажа, его проскальзывание.
Метаболическая хирургия — более новый подход, часто применяемый при диабете второго типа в сочетании с ожирением. Помимо стандартных операций используют модификации, направленные на восстановление чувствительности к инсулину.
Восстановление и первые месяцы после операции
После лапароскопической операции (большинство бариатрических вмешательств проводят лапароскопически) пациент может отправиться домой через 1–2 дня. После открытой операции (редко) стационар продлевается до 3–4 дней.
Первую неделю рацион состоит только из жидкостей: вода, бульон, протёртые супы без жира. Вторая неделя — мягкая пища: йогурт, рисовая каша, тушёные овощи. На третей неделе добавляют белки: варёная курица, рыба, яйца. Полный переход к обычной еде занимает 4–6 недель, хотя порции остаются небольшими навсегда.
Боль обычно умеренная, контролируется анальгетиками. Швы снимают на 10–14 день. Полное заживление внутренних швов происходит в течение 4–6 недель. Физическая активность постепенно возвращается: через неделю можно гулять, через месяц начинать лёгкие упражнения, через 2–3 месяца вернуться к интенсивным тренировкам.
Тошнота и рвота в первые недели встречаются часто, обычно связаны с поспешным приёмом пищи или слишком большим объёмом. Постепенное обучение правилам питания помогает избежать этого.
Долгосрочные результаты и изменения образа жизни
Большинство пациентов теряют значительный вес в течение первого года после операции. Скорость снижения неравномерна: первые 3–4 месяца это происходит быстрее, затем темп замедляется. Через год–полтора потеря веса стабилизируется, хотя небольшое дальнейшее снижение возможно в течение 2–3 лет.
Помимо цифр на весах, происходят существенные изменения в здоровье. Артериальное давление часто нормализуется, диабет второго типа может полностью ремиссировать (особенно после шунтирования), повышается уровень холестерина в крови. Апноэ сна исчезает. Боли в суставах уменьшаются. Качество жизни обычно улучшается значительно.
Но есть и сложности. Кожа часто обвисает, особенно на животе, руках, бёдрах. Может потребоваться пластическая хирургия для удаления избытков кожи. Некоторые пациенты жалуются на выпадение волос в первые месяцы — это обычно связано с недостатком белка и микронутриентов.
Дефицит витаминов — реальная проблема после бариатрии, особенно после шунтирования. Требуется пожизненный приём добавок витаминов B12, D, железа, кальция, фолиевой кислоты. Регулярный контроль анализов крови (раз в 6–12 месяцев) помогает выявить и скорректировать дефициты.
Возможные осложнения и побочные эффекты
Ранние осложнения (в первые дни–недели после операции): кровотечение из линии шва (редко), инфекция, тромбоз глубоких вен ног. Риск серьёзного кровотечения составляет менее 1%, но требует переливания крови и повторной операции.
Поздние осложнения (недели и месяцы спустя): демпинг-синдром (быстрое попадание пищи в тонкий кишечник, вызывающее потливость, головокружение, учащённое сердцебиение), язвы анастомоза (соединения между желудком и кишечником), непроходимость кишечника из-за спаек, дефицит питательных веществ.
Демпинг-синдром встречается в 20–40% случаев после шунтирования, обычно контролируется диетой (избегать сахаров, есть медленнее). В редких случаях требуется повторная операция.
Психологические последствия также возможны. Некоторые пациенты испытывают грусть по потерянному образу жизни, проблемы с самовосприятием, даже депрессию несмотря на физическое улучшение. Поддержка психолога может быть необходима.
Питание после операции: практические советы
Есть нужно медленно, тщательно пережёвывая. Один приём пищи должен занимать 20–30 минут. Порции небольшие: в начале это 150–200 мл, позже может увеличиться до 300–400 мл, но это максимум. После еды в течение 30 минут не пьют жидкость, чтобы пища не вымывалась из желудка.
Необходимо избегать высокожирной пищи (жареное, масло сливочное, жирные колбасы) — вызывает вздутие, диарею, тошноту. Сахар и сладкие напитки также нежелательны, особенно после шунтирования (риск демпинга). Алкоголь вводится осторожно: он быстро всасывается, может вызвать опьянение при небольших количествах.
Белок становится приоритетом. Каждый приём пищи должен содержать 20–30 г белка (курица, рыба, творог, йогурт). Это предотвращает потерю мышечной массы при снижении веса.
Стоимость и доступность бариатрических операций
В клиниках Турции, с которыми сотрудничает Турция Санте, стоимость процедур может быть значительно ниже, чем в странах Европы и Америки. Однако цены варьируются в зависимости от типа операции, опыта хирурга, оснащения клиники.
Внутрижелудочный баллон обычно самый доступный вариант. Рукавная гастропластика дороже. Желудочное шунтирование — наиболее затратная процедура. Много клиник предлагают комплексные пакеты, включающие предоперационные обследования, саму операцию, пребывание в стационаре и послеоперационный контроль.
Турция Санте помогает пациентам найти опытных хирургов и связаться с проверенными клиниками, обеспечивая качество и безопасность процедуры за разумную стоимость.
Вопросы, которые стоит задать хирургу
Перед тем как выбрать операцию, уточните у специалиста: сколько подобных процедур он проводит ежегодно, каков уровень осложнений в его практике, какова средняя потеря веса у пациентов, как долго длится восстановление в вашем конкретном случае.
Важно понять, как часто требуется контроль после операции, какие витамины нужно будет принимать, как питаться в первые месяцы и годы. Узнайте, есть ли система поддержки (группы пациентов, онлайн-консультации с диетологом).
Также стоит обсудить, может ли быть сделана лапароскопическая (малоинвазивная) версия процедуры в вашем случае, каков план действий, если произойдёт осложнение, и какова политика клиники в отношении гарантий безопасности.