Боль в колене. Это одна из тех жалоб, с которыми пациенты чаще всего приходят ко мне на приём. Кто-то описывает её как тупую, фоновую, присутствующую с утра до вечера. Другие рассказывают о резких прострелах при спуске по лестнице или после долгой прогулки. За этими симптомами почти всегда стоит артроз, медленное, но неуклонное разрушение хрящевой ткани, которую организм уже почти не умеет восстанавливать самостоятельно.
Традиционная схема лечения (противовоспалительные препараты, физиотерапия, инъекции гиалуроновой кислоты) помогает, но зачастую лишь на время. Именно поэтому за последнее десятилетие в ортопедической практике всё более значимое место заняла PRP-терапия, метод, основанный не на химии, а на биологических ресурсах самого пациента. По данным ВОЗ, остеоартрит входит в число ведущих причин утраты трудоспособности у людей старше 50 лет, и вопрос о том, можно ли замедлить это разрушение, звучит сегодня острее, чем когда-либо.
Ниже представлен детальный, честный разбор того, что такое инъекции обогащённой тромбоцитами плазмы, кому они реально помогают, а кому не стоит рассчитывать на быстрый результат.
Что такое PRP и почему тромбоциты имеют значение
PRP расшифровывается как platelet-rich plasma, то есть плазма, обогащённая тромбоцитами. В повседневном восприятии тромбоциты ассоциируются со свёртываемостью крови, но их роль куда шире. Внутри каждого тромбоцита находятся так называемые альфа-гранулы, крошечные резервуары биоактивных молекул, которые высвобождаются в момент повреждения ткани и запускают процессы её восстановления.
В обычной крови тромбоцитов содержится от 150 000 до 400 000 на микролитр. В PRP-препарате их концентрация в 3–8 раз выше. Это создаёт локальный биохимический «всплеск» в суставе, который иначе просто недостижим.
Среди ключевых факторов роста, которые несут тромбоциты:
- PDGF (тромбоцитарный фактор роста): стимулирует деление клеток и запускает формирование новых сосудов
- TGF-β (трансформирующий фактор роста): регулирует синтез коллагена и хрящевого матрикса
- IGF-1 (инсулиноподобный фактор роста): поддерживает выживание хондроцитов, клеток, «строящих» хрящ
- VEGF (сосудистый фактор роста): участвует в ремоделировании тканей
- EGF (эпидермальный фактор роста): способствует клеточной регенерации
Важное уточнение: состав и концентрация этих факторов зависят от протокола приготовления плазмы. Именно поэтому разные клиники получают разные результаты, используя формально один и тот же метод.
Почему суставной хрящ так плохо восстанавливается: чем здесь помогает плазма
Хрящ представляет собой уникальную ткань. У неё нет собственного кровоснабжения: питание она получает диффузно, из синовиальной жидкости. Это значит, что при любом повреждении к месту «поломки» не приходит привычный ремонтный отряд: иммунные клетки, факторы роста, стволовые клетки. Хрящ просто медленно стирается, и организм почти не замечает этого, пока разрушение не становится значительным.
Остеоартрит представляет собой прежде всего прогрессирующая деградация хряща в сочетании с хроническим воспалением синовиальной оболочки. Воспалительные цитокины, прежде всего интерлейкин-1β и фактор некроза опухоли α, буквально «разъедают» хрящевой матрикс быстрее, чем хондроциты успевают его восполнять.
Введение PRP непосредственно в суставную щель позволяет:
- Снизить концентрацию провоспалительных цитокинов, дав хондроцитам передышку
- Стимулировать синтез компонентов хрящевого матрикса: коллагена II типа и протеогликанов
- Улучшить реологические свойства синовиальной жидкости, сделав скольжение в суставе более плавным
- Потенциально активировать мезенхимальные стволовые клетки в периартикулярных тканях
Оговорюсь сразу: PRP не выращивает новый хрящ. Это было бы слишком красиво, чтобы быть правдой. Речь идёт о другом: о создании биохимической среды, в которой разрушение замедляется, а оставшийся хрящ лучше справляется со своей функцией. Для многих пациентов это уже принципиальный результат.
Два типа PRP: почему это важно при артрозе
Не все PRP-препараты работают одинаково. Основное клинически значимое различие: содержание лейкоцитов:
Лейкоцитарно-богатая PRP (L-PRP) содержит высокую концентрацию белых кровяных клеток. В ряде ситуаций это полезно, например, при лечении хронических сухожильных патологий, где нужен выраженный провоспалительный «стартер» для запуска регенерации. Однако при внутрисуставном применении такая плазма может усиливать воспалительный ответ, что при остеоартрите нежелательно.
Лейкоцитарно-бедная PRP (LP-PRP), очищенная фракция без значительного количества белых клеток. Сегодня именно её большинство ортопедов считают предпочтительной для внутрисуставных инъекций: она лучше переносится, даёт более предсказуемый противовоспалительный эффект и реже вызывает реакционную боль после процедуры.
Выбор типа плазмы является решением лечащего врача, которое принимается с учётом лабораторных показателей пациента, стадии артроза и конкретных задач терапии. Эта деталь часто ускользает от внимания при поиске информации в интернете, но на практике именно она может определять разницу между хорошим ответом на лечение и его отсутствием.
Кому подходят уколы плазмы в сустав
Клиническая картина, при которой PRP оправдана
В своей практике я чаще всего рассматриваю PRP-терапию суставов как опцию в нескольких конкретных ситуациях. Во-первых, когда у пациента диагностирован остеоартрит I–III стадии по шкале Kellgren-Lawrence, то есть хрящ ещё сохранён, пусть и повреждён. При IV стадии, когда хряща практически нет, ожидать от плазмы значимого эффекта не стоит. Во-вторых, когда стандартная консервативная терапия (НПВП, физиотерапия, инъекции гиалуроновой кислоты) перестала давать достаточный результат. В-третьих, когда пациент хочет отсрочить эндопротезирование или имеет противопоказания к операции.
Важный клинический нюанс: PRP работает лучше у пациентов с относительно сохранённым объёмом движений, умеренным болевым синдромом и без выраженного синовита. Если колено горячее, значительно отёчное, с большим количеством выпота: сначала нужно погасить острое воспаление, и только потом рассматривать биологическую терапию.
Когда от PRP стоит отказаться
Существуют ситуации, при которых проведение инъекций обогащённой тромбоцитами плазмы нецелесообразно или требует особой осторожности:
| Абсолютные противопоказания | Относительные (требуют обсуждения) |
|---|---|
| Активный онкологический процесс | Приём антикоагулянтов |
| Тромбоцитопения ниже 100 000/мкл | Анемия |
| Активная инфекция в зоне введения или системная | Ревматоидный артрит, подагра в активной фазе |
| Тяжёлые нарушения свёртываемости | Беременность |
| Аллергия на компоненты процедуры | Инъекция кортикостероидов менее 4 недель назад |
Решение о проведении процедуры PRP для суставов всегда принимается индивидуально, после осмотра, оценки рентгенограмм и лабораторных показателей. Никакой универсальной схемы здесь нет.
Как проходит процедура: от забора крови до выхода из клиники
Чаще всего пациенты, которые приходят ко мне впервые, немного нервничают, поскольку слово «инъекция» само по себе звучит серьёзно. Поэтому я объясняю процесс пошагово ещё до начала, и после этого тревога, как правило, уходит.
Шаг 1. Забор венозной крови (5–10 минут)
Из локтевой вены берут от 15 до 60 мл крови, примерно столько же, сколько при расширённом анализе. Это безболезненная стандартная процедура. Принципиально важно то, что используется собственная кровь пациента: никаких донорских материалов, никаких синтетических добавок.
Шаг 2. Центрифугирование (15–20 минут)
Пробирка с кровью помещается в специальную центрифугу. Под действием центробежной силы кровь разделяется на фракции: внизу оседают эритроциты, в средней зоне формируется лейкоцитарное кольцо, а наверху формируется золотистая плазма, богатая тромбоцитами. Врач отбирает нужную фракцию согласно выбранному протоколу.
Шаг 3. Подготовка сустава
Область колена или другого сустава обрабатывается антисептиком. При необходимости выполняется местная анестезия кожи. Чаще всего в этом нет необходимости, но у пациентов с низким порогом болевой чувствительности анестезия используется.
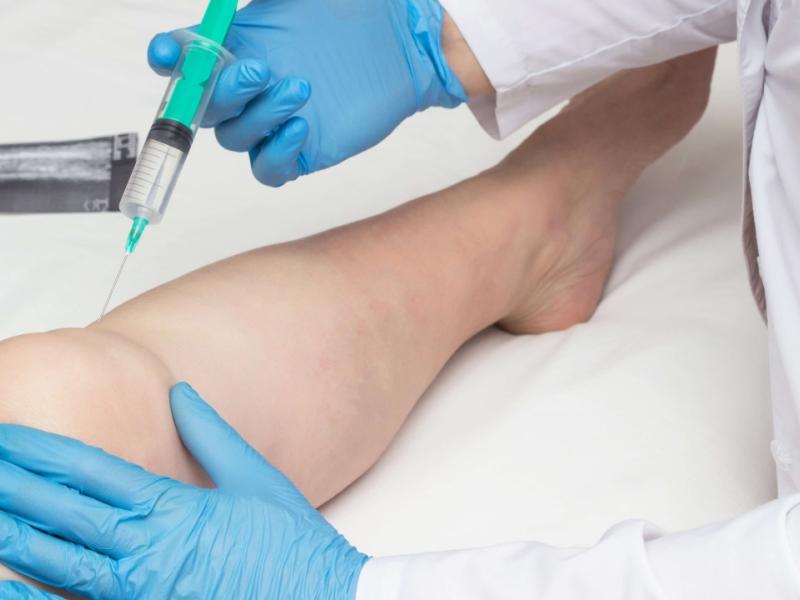
Шаг 4. Введение под ультразвуковым контролем
Это, пожалуй, ключевой технический момент. УЗИ-навигация позволяет в реальном времени видеть суставную щель, синовиальную оболочку и точно направить иглу к нужной структуре. Точность введения при инъекции PRP в коленный сустав под контролем УЗИ принципиально выше, чем при «слепом» методе, что напрямую влияет на эффективность терапии.
Шаг 5. Наблюдение после процедуры
Пациент остаётся в клинике ещё 10–15 минут. Нередко возникает чувство давления или распирания в суставе: это нормальная реакция на введение объёма жидкости. В течение 2–3 дней рекомендуется ограничить нагрузку на сустав и отказаться от НПВП, чтобы не подавлять начинающийся воспалительный каскад, который, в данном случае, является частью механизма действия препарата.
Сколько процедур нужно
Стандартный курс составляет 1–3 инъекции с интервалом 2–4 недели. При необходимости через 6–12 месяцев курс повторяется. Оптимальное число введений до сих пор обсуждается в литературе; большинство клинических протоколов ориентируются на серию из трёх инъекций как базовый стандарт.
Когда ждать результата: честный ответ
Один из самых частых вопросов на консультации: «Когда мне станет лучше?» Пациенты, которые привыкли к быстрому действию обезболивающих, иногда разочаровываются в первые недели. Важно понимать: PRP не является анальгетиком, а биологическая терапия с накопительным эффектом.
- 1–4 недели после инъекции. Нередко боль временно усиливается. Это не признак неудачи: так проявляется воспалительная фаза, необходимая для запуска регенеративных процессов. У части пациентов этот период проходит почти незаметно.
- 1–3 месяца. Большинство пациентов начинают отмечать снижение интенсивности боли, уменьшение утренней скованности, более комфортную ходьбу.
- 3–6 месяцев. Пик терапевтического ответа. В этот период имеет смысл оценивать реальную эффективность.
- 6–18 месяцев. При хорошем ответе эффект сохраняется в этом диапазоне. У части пациентов эффект сохраняется дольше.
Динамика индивидуальна и зависит от стадии артроза, ИМТ, сопутствующих заболеваний и использованного протокола PRP. Именно поэтому я всегда договариваюсь с пациентом о контрольном визите через 3 месяца, чтобы оценить ответ на терапию и при необходимости скорректировать план лечения.
Риски и побочные эффекты: что важно знать заранее
PRP является одним из самых безопасных инъекционных методов в современной ортопедии. Поскольку используется собственная биологическая жидкость пациента, аллергические и иммунные реакции практически исключены. Тем не менее нежелательные явления возможны, и о них нужно говорить открыто.
Наиболее частое из них: боль и отёк в зоне инъекции. Как правило, они проходят за 3–5 дней. Инфекционные осложнения при соблюдении асептики встречаются крайне редко, менее чем в 0,1% случаев. Повреждение нервных или сосудистых структур возможно только при выполнении инъекции без ультразвукового контроля. Это ещё один аргумент в пользу навигационного введения.
Отдельно стоит обозначить: примерно у каждого четвёртого пациента заметного клинического эффекта не возникает. Это не значит, что процедура была выполнена неправильно: это означает, что биологический ответ у этого конкретного человека оказался недостаточным. Предсказать это заранее сложно, хотя ряд клинических маркеров позволяет с определённой вероятностью оценить шансы на успех.
PRP в сравнении с другими методами лечения артроза
Пациенты нередко спрашивают: «Почему не просто кортикостероиды? Они же быстрее.» Это справедливый вопрос. Кортикостероиды действительно снимают боль быстрее, но их эффект краткосрочен (1–3 месяца), и при частом применении они могут ускорять деградацию хряща. PRP работает иначе: медленнее, но потенциально с долгосрочным биологическим изменением среды сустава.
| Метод | Механизм | Длительность эффекта | Инвазивность |
|---|---|---|---|
| НПВП | Блокада воспаления | Кратковременная | Нет |
| Гиалуронат натрия | Улучшение «смазки» сустава | 3–6 мес. | Инъекция |
| Кортикостероиды | Выраженное противовоспалительное действие | 1–3 мес. | Инъекция |
| PRP (уколы плазмы) | Биологическая модуляция, восстановительные процессы | 6–18 мес. | Инъекция |
| Клеточная терапия (МСК) | Регенерация тканей (активно изучается) | Данные ограничены | Инъекция / операция |
| Эндопротезирование | Полная замена сустава | 15–20 лет | Операция |
Часто задаваемые вопросы пациентов
Больно ли делать укол плазмы в колено?
В большинстве случаев нет, или терпимо. Ощущения сопоставимы с обычной внутримышечной инъекцией. После процедуры возможно давление в суставе, которое обычно проходит за несколько часов. По желанию пациента выполняется предварительная анестезия кожи.
PRP-инъекция в тазобедренный сустав: так же эффективно, как в колено?
Данные по тазобедренному суставу несколько скуднее, чем по коленному, но клинические результаты в целом сопоставимы. Процедура технически сложнее, тазобедренный сустав расположен глубже, поэтому введение под контролем УЗИ или рентгенографии особенно важно. Хороший ответ наблюдается у пациентов с I–II стадией коксартроза.
Можно ли совмещать PRP с другими видами лечения?
Да, и это нередко оправдано. PRP хорошо сочетается с физиотерапией и лечебной физкультурой; последняя усиливает эффект за счёт улучшения кровоснабжения периартикулярных тканей. Комбинация с гиалуроновой кислотой обсуждается в литературе, но пока данные неоднозначны. Одновременное применение кортикостероидов не рекомендуется, так как они могут нивелировать биологический эффект плазмы.
Как часто можно повторять курс?
Большинство протоколов предусматривают повторный курс через 6–12 месяцев при необходимости. Теоретически ограничений по числу курсов нет: метод использует собственную кровь пациента, поэтому «привыкания» или накопления токсичности не возникает.
Насколько достоверна доказательная база PRP?
Это честный и важный вопрос. PRP-терапия суставов имеет неплохую доказательную базу по сравнению с рядом других ортопедических методов, но в научном сообществе она пока не является «золотым стандартом». Систематические обзоры, в том числе опубликованные в журналах Orthopedic Clinics и AJSM, демонстрируют статистически значимое снижение боли и улучшение функции по сравнению с плацебо и гиалуроновой кислотой, особенно при умеренном артрозе. Долгосрочные данные (свыше 2 лет) пока ограничены. Это не означает, что метод не работает: это означает, что наука продолжает его изучать.
Покрывает ли медицинская страховка PRP-инъекции?
В большинстве систем государственного страхования PRP-терапия пока не входит в стандарт покрытия и считается платной процедурой. Ситуация отличается в зависимости от страны. Рекомендую уточнять в своей страховой компании отдельно.
Заключение: на что реально рассчитывать
PRP-терапия не является магией и не панацея. Это биологический инструмент, который при правильном отборе пациентов и корректном выполнении способен существенно улучшить качество жизни: снизить боль, вернуть подвижность и дать время для принятия взвешенного решения, или просто жить без постоянного дискомфорта.
В моей практике наилучшие результаты я наблюдал у пациентов 45–65 лет с умеренным артрозом коленного или тазобедренного сустава, которые сохраняли физическую активность и не откладывали обращение до стадии, когда хрящ уже практически исчез. Чем раньше начато лечение, тем больше биологического субстрата остаётся для работы.
Если вы рассматриваете уколы плазмы в сустав как вариант терапии: обратитесь к ортопеду для оценки стадии заболевания, исключения противопоказаний и обсуждения реалистичных ожиданий. Это решение требует индивидуального подхода, и принимать его стоит совместно с врачом, который видит вашу конкретную клиническую картину.